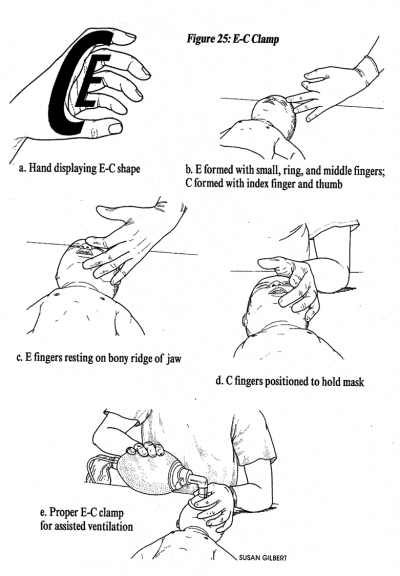
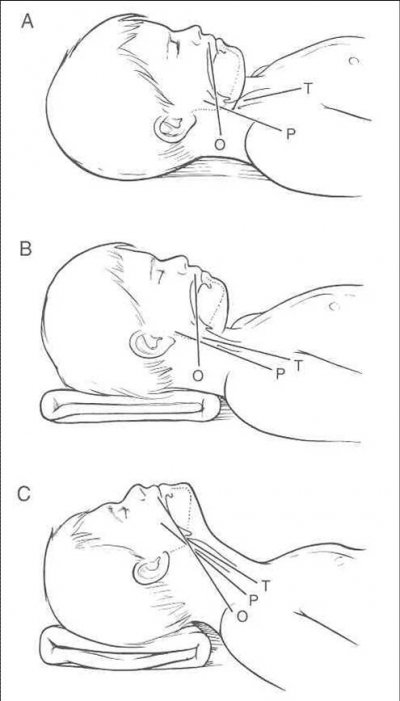
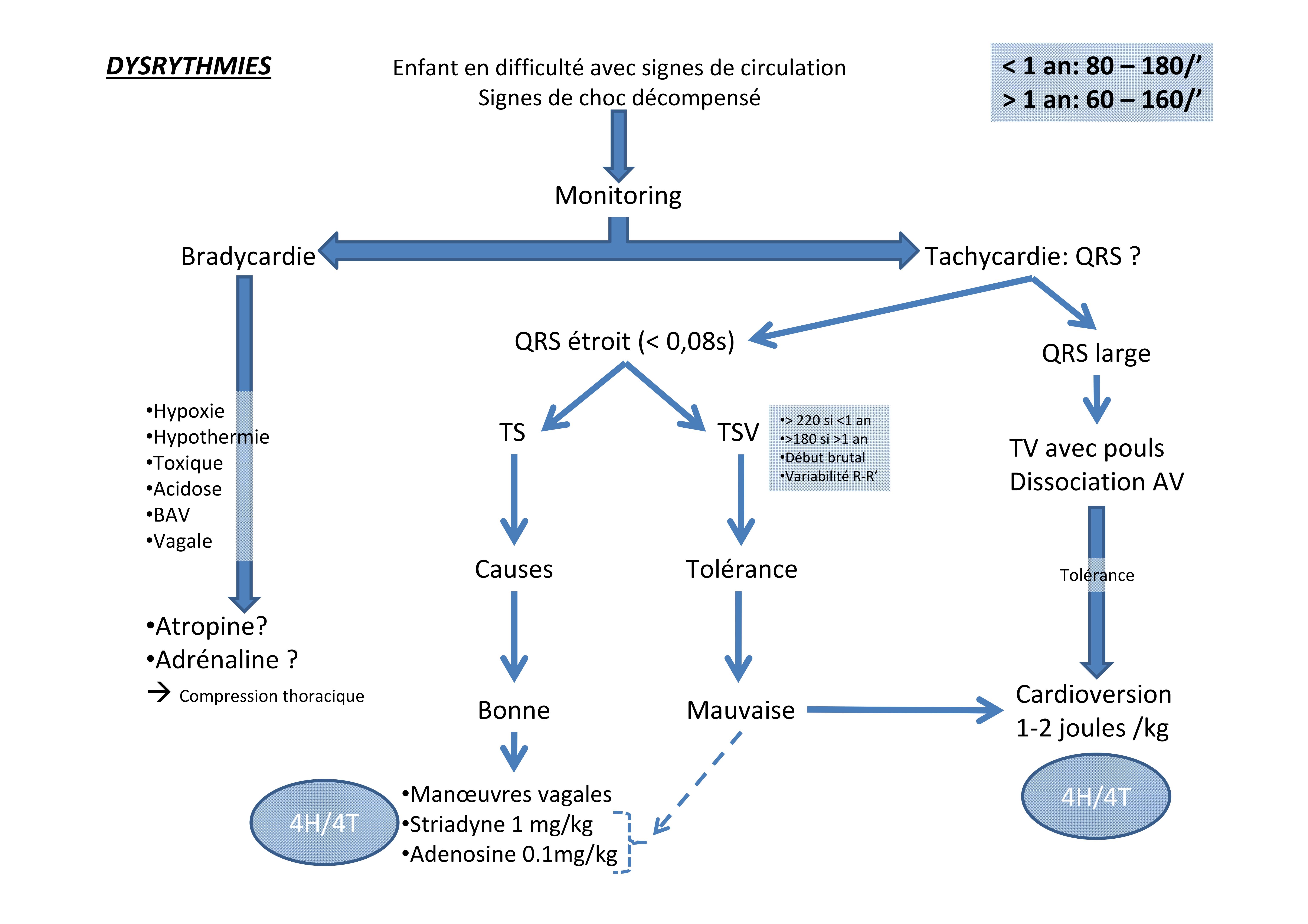
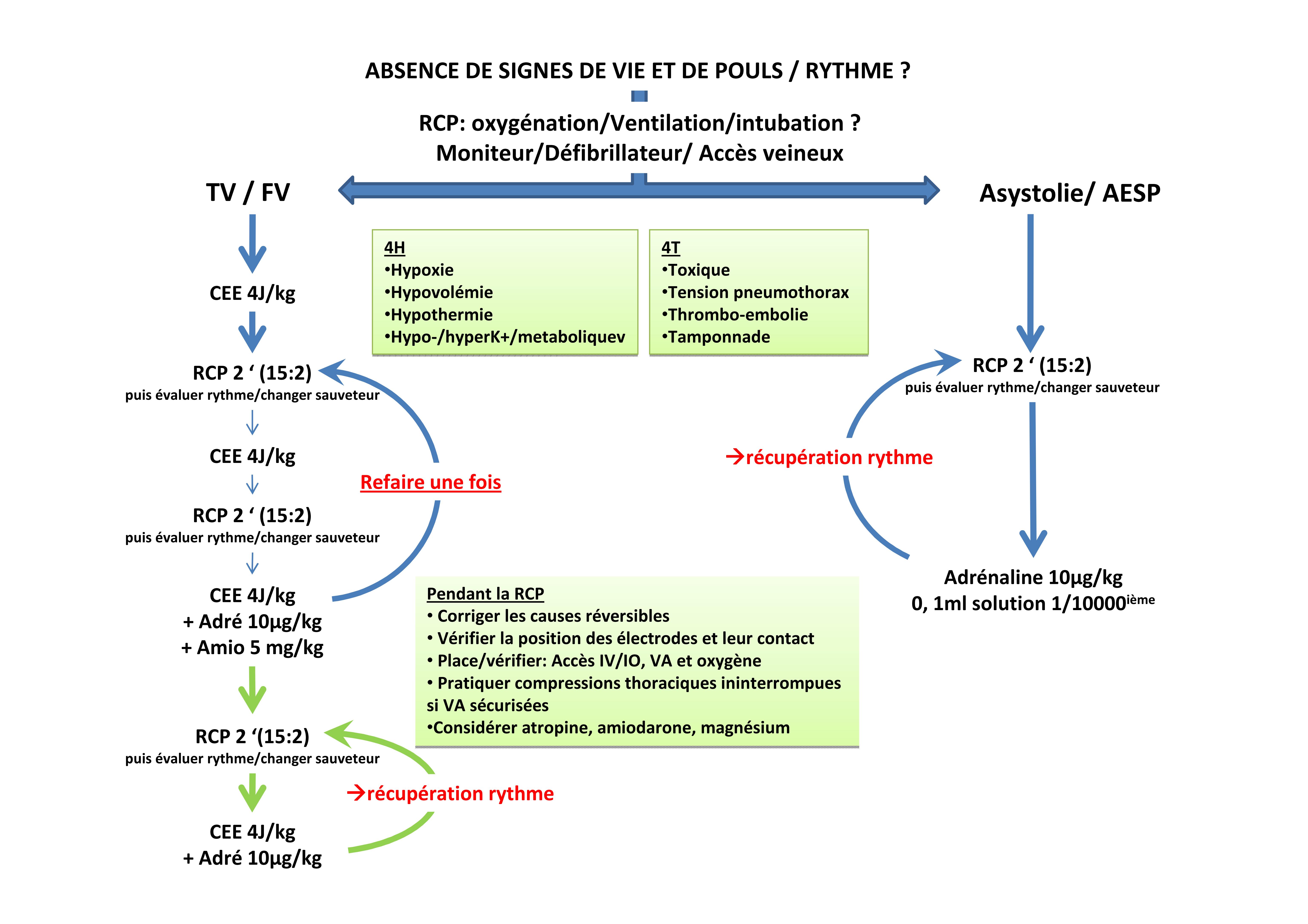
Retrouvez en fin de cet article, l’actualité des articles sur l’arrêt cardiaque, mise en ligne au fil des publications.
Les nouvelles recommandations 2015-2020 sont disponibles depuis le 15 octobre 2015

En attendant le 15 octobre 2015, voici ce que l’on peut déjà définir des futures recommandations de l’ERC-ILCOR. (D’après une communication du dr Cassan, au salon secours expo à Paris du 7 février 2015).
– le relâchement du thorax ne semble pas si important que ce que l’on enseigne actuellement.
– la ventilation n’est que pour les professionnels.
– l’autoformation par e-learning ou autre sera une voie importante
– les compressions thoraciques priment sur la défibrillation. Il faut éviter le no flow.

— -
« Même chez un patient mort, les signes vitaux sont stables. »
William M. Bowling, MD
Le nouveau guidelines 2010 de l’ILCOR et l’ERC a été publié le 18 octobre 2010.
Ces recommandations s’adressent au secouriste formé, pas au grand public, pour lequel la ventilation par le bouche à bouche est abandonnée.
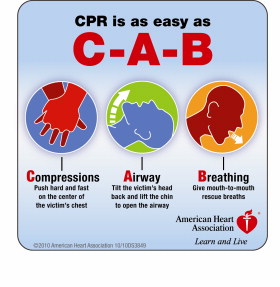
Ci-dessous le nouveau guidelines 2010-2015
Ces procédures complètent et par conséquent remplacent les recommandations de l’ILCOR-ERC 2005-2010
*voici ce que l’on peut en dire
ADULTE
Recommandations 2010 de l’ERC pour le sauveteur isolé : quoi de neuf ?
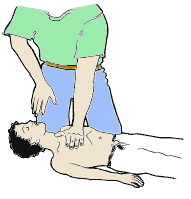
– Les nouvelles recommandations insistent plus que jamais sur l’importance des compressions thoraciques, qui doivent être interrompues le moins possible pendant l’arrêt cardiaque. Il est précisé que la qualité de la RCP (réanimation cardiopulmonaire) repose avant tout sur la qualité des compressions thoraciques. De plus, il est désormais souhaité des compressions thoraciques ayant une profondeur d’au moins 5 centimètres chez l’adulte, sans aller au-delà de 6 cm.

– Le rythme des compressions doit être d’au moins 100 par minute, avec un maximum de 120. Un rythme de 100 ne signifie pas nécessairement la réalisation effective de 100 compressions dans une minute, en raison des interruptions, mais ces dernières doivent être minimisées autant que possible.
– La pose précoce d’un défibrillateur automatisé externe (DAE) qu’il soit DSA ou DEA doit être la règle.
– Pour minimiser les interruptions lors de la RCP, après un choc de défibrillation, on ne vérifie pas la présence d’un pouls, et on n’analyse pas le rythme cardiaque, mais immédiatement après le choc, on revient aux compressions thoraciques.
– Par ailleurs, il est recommandé de continuer les compressions thoraciques autant que possible lorsqu’un DAE (Défibrillateur automatisé externe) est mis en place. Pour cela, pendant que les électrodes sont appliquées sur le thorax, si un deuxième sauveteur est disponible, il continue le massage jusqu’au dernier moment, lorsque le défibrillateur ordonne de reculer pour l’analyse. Cela limite la période de “no flow” (non perfusion).
– Les insufflations restent d’actualité. Il y a diverses bonnes raisons pour cela. Entre autres, les insufflations resteront essentielles, notamment dans le cas des enfants, des noyés, ou d’autres personnes souffrant d’un arrêt cardiaque ayant des causes respiratoires. Même dans le cas d’un arrêt cardiaque primaire s’expliquant par une arythmie, une bonne RCP doit comporter des compressions et des insufflations. Mais les insufflations doivent interrompre la RCP le moins possible, et il faut insister sur ce point lors de l’enseignement : les deux insufflations doivent être réalisées en 5 secondes. Le ratio entre les compressions et la ventilation reste 30:2.
Bien sûr, si pour une raison ou une autre, on ne souhaite pas ou ne peut pas réaliser les insufflations, réaliser au moins les compressions thoraciques est préférable à ne rien faire.
– Une autre chose importante pour les sauveteurs est qu’ils comprennent la manière de reconnaître un arrêt cardiaque. Par le passé il était affirmé qu’une victime nécessite une RCP si elle ne répond pas et qu’elle ne ventile pas normalement. Cela reste vrai, mais les recommandations insistent sur l’identification du gasp, une manière anormale de respirer, qui est un signe d’arrêt cardiaque et une indication pour commencer la RCP.
De nombreuses expériences ont montré que le gasp peut induire en erreur tant le sauveteur que le régulateur, lorsqu’il est décrit. Ils peuvent conclure par erreur que la victime respire et ne nécessite donc pas de RCP, alors qu’en fait c’est le contraire. Le défi sera donc d’enseigner aux personnes à reconnaître les gasps comme une indication pour la RCP et non comme une contre-indication. Le gasp se reconnait comme "un poisson sortit du bocal".

– Un autre point, qui est plus important pour les premiers secours en équipe mais toutefois intéressant aussi pour le sauveteur isolé : il a été envisagé l’idée de débuter une RCP pendant un certain temps avant de délivrer un choc par défibrillation. Mais les recommandations ne le préconisent plus. Il a été décidé maintenant, que si un défibrillateur, qu’il soit manuel ou automatique, est disponible, il faudra immédiatement connecter le défibrillateur, lui permettre d’analyser le rythme cardiaque et délivrer un choc, et ensuite, réaliser la RCP. Pendant que le DAE est connecté, il faut poursuivre la RCP autant que possible. Mais il ne faut pas volontairement laisser quelques minutes de RCP avant le début des tentatives de défibrillation.
– Le coup de poing sternal est inefficace et doit être banni.
– La prise en charge médicamenteuse :
Si l’accès intraveineux est impossible ou difficile, le recours à l’intra-osseux doit être préconisé. L’administration par voie endotrachéale n’est plus recommandée, car inefficace.
Le traitement d’une tachycardie ventriculaire ou d’une fibrillation ventriculaire sera fait par l’administration d’1 mg d’adrénaline après le 3eme choc. puis toutes les 3 à 5 minutes au cours des cycles alternés de RCP avec le DAE.
300 mg d’amiodarone pourront être administrés après le 3e choc. en cas de TV/FV résistantes.
L’atropine n’est plus indiquée.
Les béta bloquants ont une indication très limitée, comme le traitement d’une tachycardie. Ils ne doivent être commencés qu’à faible dose et une fois le patient stabilisé.
– Les recommandations rappellent l’importance du feedback lors de l’apprentissage. Pendant l’entraînement à la RCP, il faut utiliser des appareils qui permettent de vérifier si vous comprimez à une vitesse adaptée, et à une profondeur correcte.

– Pour finir, en raison des preuves indiscutables de l’importance pour la survie de l’utilisation d’un DAE, les recommandations insistent sur l’utilisation des DAE dans le traitement de l’arrêt cardiaque. Cela s’applique non seulement au domaine public, bureaux, etc. mais aussi dans le domaine résidentiel où 60 à 70 % des arrêts cardiaques ont lieu. C’est clairement la partie sous-développée de l’utilisation des DAE, et les collectivités sont invitées à installer des DAE dans les zones résidentielles également.
En résumé, les modifications suivantes pourraient intervenir dans le cadre du PSC1 (formation grand public), si les recommandations de l’ERC sont suivies :
– compressions de 5 à 6 cm au lieu de 4 à 5 cm
– rythme de compression de 100 à 120/min au lieu de 100
– apprentissage de l’identification du gasp
– durée des insufflations : pas plus de 5 secondes pour deux insufflations
Et en PSE1 (formation aux premiers secours en équipe), abandon des deux minutes de RCP si aucun massage n’était en cours.
ENFANT
Un article traite spécifiquement de la réanimation des enfants
Les causes de l’arrêt cardiaque chez l’enfant, sont principalement d’ordre hypoxique. Il faudra rechercher une gêne ou un obstacle à la ventilation. Cette recherche doit être rapide, et durer 10 secondes maximum.
Les causes :
- malformation congénitale
- Hypothermie
- Hypoxie
- Hyper/hypokaliémie
- Hypovolémie
- Tamponnade
- Intoxications médicamenteuses
- Maladies thrombo-emboliques
- Pneumothorax sous tension
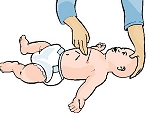
La recherche d’un pouls doit se faire rapidement et de façon sûre. Sinon, elle ne sera pas effectuée. En tout état de cause, la décision de réanimer doit se faire dans les 10 secondes suivant la découverte de l’enfant.
Selon l’âge de l’enfant, la recherche du pouls sera entreprise en
– carotidien (enfant),
– en brachial (nourrisson)
– en fémoral (enfant et nourrisson)
Le ratio compression/ventilation dépend du nombre de secouristes sur place.
- Pour les non professionnels, la technique à un seul sauveteur sera utilisée. A savoir 30 compressions pour 2 insufflations : 30/2.
Ceci permet de simplifier le message lors des formations.
- Pour les professionnels de santé et les secouristes formés
– 30 compressions pour 2 insufflations : seul
– 15 compressions et 2 insufflations en équipe.
La ventilation reste un élément déterminant lors de la réanimation des enfants, en raison du caractère asphyxique dominant.
– Aligner les plans de la voie orale (O), du pharynx (P) et la trachée (T)
– Élever l’occiput et étendre la tête.
– En regardant de côté, notez l’oreille antérieure à la position de l’épaule dit ”sniffing rose” position.
- Seul
Il faudra délivrer 5 insufflations puis faire 30 compressions thoraciques puis 2 insufflations et recommencer jusqu’à faire 3 cycles alternant compressions et ventilation 30/2 trois fois, puis donner l’alerte et recommencer le cycle 5-30-2-30-2... jusqu’à l’arrivée des secours.
- A deux
Il faudra qu’un secouriste déclenche l’alerte, pendant ce temps, l’autre secouriste démarre la réanimation sur le mode "seul".
puis une fois le premier secouriste ayant donner l’alerte de retour auprès de l’enfant, les deux secouristes basculeront sur le mode de 15 compressions thoraciques puis 2 insufflations et recommencer 15-2-15-2... jusqu’à l’arrivée des secours.
Toutefois, les secouristes non enclins à délivrer une ventilation en bouche à bouche ou en bouche à bouche et nez, doivent recourir le plus tôt possible aux compressions thoraciques.
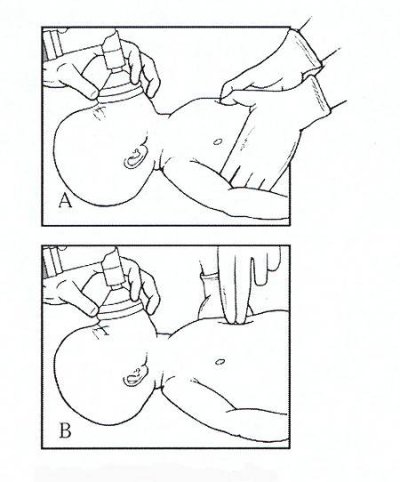
Ces compressions thoraciques doivent être au moins égale à 1/3 du diamètre antéropostérieur du thorax pour tous les enfants, soit environ 4 cm pour les nourrissons et 5 cm pour les enfants. Il faut minimiser le temps sans flux d’air.
L’importance du relâchement du thorax est accrue. Le rythme de compression est au moins égal à 100 par minute et inférieur à 120 par minute.
Pour les nourrissons, la technique de compression est effectuée par deux doigts, et une main pour les enfants.
Ce mode de réanimation concerne les enfants jusqu’aux premiers signes de puberté (poils, seins). Ensuite, le mode de réanimation sera celui de l’adulte.
Exception faite de la noyade ou d’une circonstance asphyxique dominante qui, même chez l’adulte imposera la séquence
– 5 insufflations de départ
– 15 ou 30 compressions thoraciques (seul ou à deux)
– 2 insufflations
– puis 15 ou 30-2 répétées jusqu’à l’arrivée des secours.
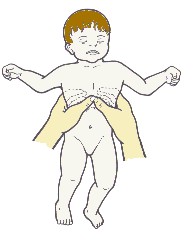
Les électrodes du DAE sont en général de taille adulte. Elles peuvent être utilisées en plaçant une électrode au milieu du thorax, l’autre étant placée dans le dos de l’enfant.
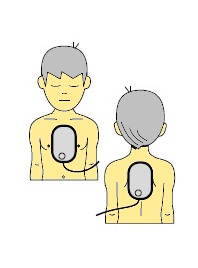
NB : Les soignants ne sont pas soumis à la directive du ministère de l’intérieur qui préconisait la pose d’un DAE sur un enfant de plus de 1 an.
([Circulaire du 28 juin 2004 relative à la formation des secouristes
à l’utilisation d’un défibrillateur semi-automatique).
Pour autant, que faut-il faire ?
L’arrêt cardiaque par fibrillation ventriculaire chez le nouveau né est d’environ 8%. (Use of Automated External Defibrillators for Children : An Update)
La recommandation de la pose d’un DAE sur un nouveau né, n’a pas encore fait l’objet de recommandation de l’ERC. Elle est recommandée dans le PSC1, qui reste du secourisme pur. Si vous n’avez pas d’autre alternative, posez le DAE.
La tachycardie ventriculaire sans pouls et la fibrillation surviennent plus
fréquemment chez les enfants porteurs de cardiopathie congénitale.
- La défibrillation précoce est le seul traitement efficace pour rétablir une
circulation spontanée chez un enfant présentant une fibrillation ventriculaire
ou une tachycardie ventriculaire sans pouls. L’énergie délivrée sera de 4 j/kg
pour un défibrillateur manuel à énergie réglable. - Les défibrillateurs automatisés externes peuvent être utilisés par toute
personne, la formation initiale n’étant plus obligatoire. - L’utilisation d’électrodes pédiatriques ou d’un atténuateur pédiatrique sur les défibrillateurs automatisés externes permet de délivrer entre 50 et 75 joules et est recommandée chez les enfants âgés de 1 à 8 ans ou jusque 25 kg. Si l’on ne dispose pas d’un atténuateur de puissance ou d’un défibrillateur manuel, un DEA adulte non modifié peut être utilisé chez l’enfant de plus d’un an.
Des électrodes spécifiques pédiatriques sont disponibles dans certaines conditions (piscine, stade...) ou un dispositif de réducteur de d’énergie peut être présent afin de diminuer la charge délivrée. 50 à 75 joules sont recommandées pour les enfants de 1 à 8 ans.
La littérature rapporte des utilisations réussies de DEA sur des enfants de moins de 1 an. Ceci reste rare, car la fibrillation est exceptionnelle chez le nourrisson. Si cela devait échoir, il est recommandé d’utiliser un réducteur de charge avec des électrodes adaptées (si possible).
On continuera de masser le thorax pendant la pose des électrodes afin de limiter le laps de temps sans flux d’air. Ces compressions seront stoppées lors de la délivrance du choc.
Un choc unique à 4J/kg, biphasique est recommandé pour la défibrillation de l’enfant. Pour plus de cohérence et de simplicité avec les procédures de BLS (basic life support ou mesures de base pour sauver la vie) et ALS (advanced life support ou mesures avancées pour sauver la vie) chez l’adulte.
Le monitorage de la capnographie est recommandée lors de la réanimation.
Une fois la restauration d’une circulation spontanée effectuée, il convient de limiter et de contrôler l’apport d’oxygène afin de limiter l’hyperoxie et ses effets délétères.
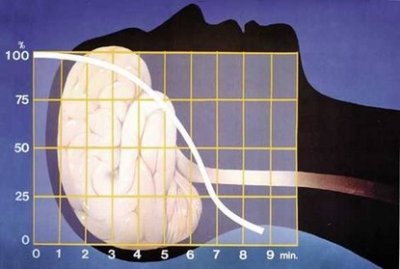
* Sur un patient en arrêt cardiaque correctement massé, le débit sanguin n’est que de 25 %. Pour remédier à cette à cette situation, il a été suggéré une réduction de la ventilation afin de garder un rapport ventilation/perfusion correct. Ce qui compte c’est la pression de perfusion des coronaires qui est l’indicateur de la quantité de sang injecté dans le cerveau en termes de microcirculation.
Lors de l’arrêt du massage cardiaque, la pression s’écroule instantanément ce qui est délétère pour la perfusion coronaire.
En mode synchrone, alternant compression et ventilation, on assiste à cet effondrement entre l’arrêt des deux dernières compressions et les deux nouvelles. Une véritable efficacité implique probablement l’abandon de la coordination et l’application d’une méthode asynchrone.
- Avec 12 ventilations/ minute on obtient une pression de perfusion coronarienne de 23,5 mmHg.
- A 20 ventilations/minute on tombe à 17,7 mmHg
- A 30 ventilations/minute la pression est à 14,3 mmHg.
Ce nouveau concept est parfaitement documenté en termes d’efficacité hémodynamique et sur l’efficacité sur la circulation cérébrale.
Il faut certainement s’orienter vers un massage automatique (Lucas ou auto pulse) et le bon ratio pourrait être de 100 compressions associées à 8 à 10 ventilations/ minutes
(*d’après une communication du dr Patrick Goldstein, chef de pôle de l’urgence, chef de service du SAMU 59, CHRU Lille. La revue des SAMU-médecine d’urgence tome XXXIII avril 2011.)
Poursuivre avec la réanimation cardio-respiratoire de l’enfant pour des informations complémentaires.

À lire les recommandations internationales 2005-2010 pour suivre les évolutions
D’après le docteur Pascal Cassan, les savoirs et les compétences en matière de réanimation cardio-pulmonaire (ALS & BLS) se détériorent en 3 à 6 mois. Il est donc impératif de mettre en place des recyclages et des contrôles réguliers afin de conserver l’investissement initial.
L’article SOFIA sur le secourisme
Le dossier du ministère de la santé sur les Gestes et soins d’urgence
Les articles de l’AHA 2010 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science With Treatment
The European Resuscitation Council Guidelines for Resuscitation 2010
La SFAR ayant horreur du vide, elle se sent obligée d’en ajouter à ce qui a été déjà publié par d’autres sociétés.
Elle ne reprend que les recommandations de l’ERC.
Montez le son !
Conseil français de réanimation cardio pulmonaire : les consensus sur l’arrêt cardiaque.
– Cardiovascular response to epinephrine varies with increasing duration of cardiac arrest.
– Epinephrine increases the severity of postresuscitation myocardial dysfunction
– Intravenous drug administration during out-of-hospital cardiac arrest : a randomized trial.
Repris de l’article sur les recommandations 2005-2010
– Les défibrillateurs externes automatisés (comprenant défibrillateur semi automatique (DSA) et défibrillateur entièrement automatique (DEA)) : l’énergie biphasique est maintenant recommandée à raison de 150 à 200 Joules pour le 1er choc et les suivants. L’énergie exacte dépendra de l’impédance du patient et sera calculée par le défibrillateur.
Petit rappel :
- L’impédance est la résistance au passage du courant électrique. Plus l’impédance est forte, plus l’opposition au courant de défibrillation est élevée.
L’impédance varie en fonction de l’état de la peau, la taille des électrodes, la qualité du contact des électrodes, le nombre des chocs précédents voire du poids du patient.
– Seuil de défibrillation : Il correspond au courant minimum capable de provoquer la défibrillation. Il varie d’une personne à l’autre.

– Les défibrillateurs monophasiques restent à 360 Joules d’emblée. Il semble que l’on oublie le mémento 4 Joules/kilo. Leur efficacité est moindre que la défibrillation biphasique.
Un seul choc entre deux minutes de RCP.
On refait un deuxième choc si besoin, par analyse automatique du défibrillateur, avant de recommencer la RCP sur 2 minutes, après contrôle du pouls et/ou de la reprise d’une ventilation. On refait un troisième choc si nécessaire, après ces 2 minutes de RCP et l’on continue les manœuvres (RCP + DSA si besoin) jusqu’à l’arrivée d’une équipe médicale (à l’extérieur) ou d’un médecin (à l’hôpital).
Le rythme de compression est de 100/minute et jusqu’à 120/minute.
Le médicament d’élection reste l’adrénaline pour la France, alors que les américains préfèrent la vasopressine, bien que celle-ci n’est pas démontrée de supériorité définitive au vu de la littérature actuelle.
Le bouche à bouche n’est plus recommandé (sauf dans le domaine du privé (son propre conjoint, son enfant...), dans la mesure où la RCP permet la circulation de sang oxygéné. Cependant il existe des masques munis de valve unidirectionnelle dont le coût avoisine 3 € pour faire face à certains problèmes légitimes d’hygiène et de protection.
life for 2
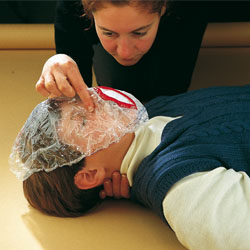
ou pocket mask

Des cas avérés de transmission de tuberculose ou d’herpès ont été décrits après une technique de bouche à bouche.
Pour le personnel soignant disposant de matériel de ventilation (masque et ballon dit "BAVU" (ballon auto-remplisseur à valve unidirectionnelle), il convient de l’utiliser en première intention.
Dans le cas d’un arrêt cardiaque en dehors de toute structure médicalisée, le MCE devra être entrepris d’emblée, sans se préoccuper de ventilation.
Si l’arrêt cardiaque est d’origine hypoxique et que le bouche à bouche n’est pas envisageable (personne inconnue, vomis...) il est préférable de prévenir et de masser que de ne rien faire.
La phrase à retenir et à enseigner est appeler le 15 -masser-défibriller.
Il convient de combler le retard accumuler par la France, concernant l’implantation des DSA.
Les pays anglo-saxons ont largement diffusés ces appareils dans les endroits à haute fréquentation (aéroport, hôtel, centre commerciaux, casino, avions... ).
Les résultats laissent peu de place au doute : en France, le taux de récupération à l’arrêt cardiaque est entre 2 à 5 %. Il est de 30 à 50 % dans les pays équipés de DSA ou DA accessibles au grand public...!

La ville pilote de Montbard dans la côte d’or a montré l’intérêt de ces appareils. 40 % de la population de cette ville est formé aux gestes d’urgence. La ville de Hyères dans le var, s’est équipée de 8 DSA. Cabourg en a acheté 14 au printemps dernier, Issy les Moulineaux (92) s’engage sur la même voie. Ainsi que d’autres villes.
La formation du grand public doit se faire par des formations de courtes durées. Des formations de 30 minutes avec un mannequin individuel et un encadrement facilitateur personnalisé ont été faites. Elles permettent une pratique maximale en un minimum de temps.
Le mannequin est ensuite ramené au domicile, ce qui entraine un effet demultiplicateur aurprès des familles de sujets présentant un risque d’ACR puisqu’un élève formé en forme à son tour 3 en moyenne.
4 sessions de 30 minutes avec un formateur permettent de former 96 élèves qui en formeront 290 en utilisant le "kit" à domicile.
Au Danemark, le projet de formation en 30 minutes à l’école, basé sur le volontariat (50 % d’inscrits) et couvert par la presse et la télévision a permis de former en 1 semaine 35 000 élèves âgés de 12 à 14 ans dans 806 écoles.
Un CD était associé au kit de formation incitant les formés à former leur entourage.
Au total environ 135 000 membres de la famille, de l’entourage proche ont été informés en une semaine.
à lire cette étude (en anglais)
Lire la revue des SAMU Tome XXIX décembre 2007 qui reprend les publications du 4e forum de l’urgence conseil Français de réanimation cardiopulmonaire (Nîmes 14-15 novembre 2007)
L’utilisation d’un défibrillateur manuel est un acte médical. (circulaire du 6 janvier 1962) Mais le Décret n° 2004-802 du 29 juillet 2004, stipule dans son article R. 4311-9 : L’infirmier ou l’infirmière est habilité à accomplir sur prescription médicale écrite, qualitative et quantitative, datée et signée, les actes et soins suivants, à condition qu’un médecin puisse intervenir à tout moment :
7° Utilisation d’un défibrillateur manuel ;
L’arrivée des DSA a permis au personnel non médical de pouvoir utiliser ce matériel :
Décret n° 98-239 du 27 mars 1998 (article 2) complété par le Décret n° 2000-648 du 3 juillet 2000 modifiant le décret no 98-239 du 27 mars 1998.
Les textes dans leur globalité se trouvent ici

Souvenons nous que chaque minute qui passe, en cas de fibrillation ventriculaire, diminue les chances de survie de 7 à 10 %.
Les arrêts cardiocirculatoires extra hospitaliers surviennent plus souvent à domicile (75 à 80 % des cas) que sur la voie publique (10 %) sur le lieu du travail ( 1 à 2 %) ou dans des stades, gymnases, piscines, tennis, golfs (1 à 2 %). D’autres lieux sont aussi à prendre en considération : les maisons de retraite, les cabinets médicaux, les grands magasins, les mairies et salles des fêtes, les gares et aéroports, les trains et avions (2 %)
Ils surviennent dans 70 % des cas devant témoins, mais en France moins de 20 % entreprennent des manœuvres de réanimation.
Le délai moyen d’appel aux unités mobiles de secours est de 5 minutes. Il s’ajoute le temps de déplacement de ces secours (en moyenne 10 minutes), le temps d’intervention au domicile étant 2 fois plus long que sur la voie publique.
(Chiffre du rapport du groupe de travail de la commission IV (maladies cardiovasculaires) Académie Nationale de Médecine, Paris 06
Pour assurer une meilleure prise en charge extra hospitalière des arrêts cardiocirculatoires, l’Académie Nationale de Médecine recommande :
– La formation du plus grand nombre de personnes aux premiers secours.
– formation obligatoire, initiale et continue des médecins, pharmaciens, paramédicaux et agents de la fonction publique ( Attestation de Formation aux Gestes de premiers Secours et d’Urgence (AFGSU)
– formation courte et répétée (avec support audiovisuel) pour un public élargi, avec délivrance d’une attestation, notamment
– dans les écoles
– lors de la journée citoyenne
– dans les centres sportifs
– dans les lieux publics
– pour les proches des sujets à risque
– lors de la préparation à l’examen du permis de conduire et des stages de récupération des points.
– Une grande diffusion des défibrillateurs automatisés externes (avec maintenance périodique obligatoire des appareils) reliés à un appel au SAMU, et facilement accessibles dans
– les lieux publics
– les lieux de forte densité résidentielle
– les lieux de travail
– les centres commerciaux
– les pharmacies
– les centres sportifs
– les aéroports et les gares
– les moyens de transport (avions, bateaux, trains)
– L’information du public et son éducation, très largement diffusées et répétées par différents supports écrits et audiovisuels.
– Élargissement des autorisations existantes pour l’utilisation du défibrillateur automatique, permettant l’emploi des appareils par le grand public.
– Évaluation des stratégies, sur plusieurs années par le SAMU et les centres hospitaliers en coordination avec les autres professionnels avec mise en place d’un registre national
– évaluation de l’information et de la formation par les témoins
– pratique de la réanimation rudimentaire par les témoins
– diffusion et utilisation des défibrillateurs automatiques
– délais et modalités des diverses interventions extra hospitalières et hospitalières
– efficacité de la prise en charge des arrêts cardiocirculatoires (chaîne de survie).
En rapport avec le sujet, à lire
La fatigue des secouristes lors des manœuvres de compression-ventilation
Les auteurs ont évalué la force exercée lors de la RCP sur mannequin. La fatigue n’est perçue qu’à la 4e minute, mais la force exercée (mesurée en Newtons) et la visualisation de vidéo, indiquent une nette baisse des performances bien avant ce laps de temps.
Les auteurs recommandent de changer l’équipe toutes les 2 minutes.
Chih-Hsien Chi, et al. taiwan (Amercan Journal of Emergency Medicine. (2010) 28,1016-1023)
Pour en savoir plus sur l’European Resuscitation Council (ERC) et son guidelines 2005 (en anglais)
Voir l’article de la SOFIA et les vidéothèques associées sur le DSA
Un bon complément sur le DSA
L’article de la SOFIA sur l’AFGSU
La législation
Une vue du matériel disponible (non exhaustif)
Une vidéo qui montre la gestuelle à suivre lors d’un arrêt cardiorespiratoire.
Voir l’article sur le premier massage cardiaque de l’Histoire.
Masser choquer pendant le massage cardiaque
L’habitude d’arrêter le massage cardiaque pendant le choc électrique au prétexte d’un risque d’électrisation du sauveteur n’aurait pas lieu d’être devant les travaux de Lloyd et col. (en anglais).
Le Dr Michael Lloyd et ses collègues de l’Emory University Hospital à Atlanta et ses collègues ont donc voulu évaluer la sûreté pour le secouriste du maintien du contact direct avec le patient pendant la délivrance d’un choc.
L’étude a été menée auprès de 43 patients nécessitant une cardioversion programmée pour une fibrillation atriale ou un flutter persistant ou devant recevoir un examen électrophysiologique invasif avec une cardioversion ou une défibrillation externe.
Pendant la délivrance des chocs, l’un des co-investigateurs devait mimer une compression thoracique, en plaçant la paume de ses mains, portant des gants médicaux en polyéthylène, en contact direct avec le torse nu du patient et en appuyant de la même façon, à côté de l’électrode délivrant les chocs.
Aucun choc n’a été perceptible pour l’investigateur effectuant la fausse compression.
Les différences de potentiel maximales entre le poignet et la cuisse de l’investigateur allaient de 0,28 à 14 V et le courant de fuite moyen passant dans le corps de l’investigateur à chaque phase de l’onde de choc était de 283 µA.
"Ceci est en dessous de plusieurs standards de sécurité recommandés pour le courant de fuite", notent les auteurs.
"Les secouristes effectuant des compressions thoraciques pendant la défibrillation externe biphasique sont exposés à de faibles niveaux de courant de fuite. Ces résultats soutiennent la faisabilité de compressions thoraciques ininterrompues pendant la délivrance de chocs, ce qui peut améliorer l’efficacité de la défibrillation et de la ressuscitation cardiocérébrale", concluent les auteurs.
Il faut toutefois noter que cette étude possède des biais, notamment les gants que portaient les secouristes.
Il faut donc plus d’investigation pour pouvoir déterminer quels types de gants protègent ou pas.
En conséquence, le principe de précaution s’impose, et il faut continuer à s’écarter et ne pas toucher la victime lors du choc électrique externe.
– A garder à l’esprit, les recommandations de l’ILCOR restent incontournables dans leur légitimité :
NOUVELLES MANŒUVRES DE RÉANIMATION CARDIO-PULMONAIRE ET AMÉLIORATION DU DEVENIR DES PATIENTS.
Michael Kellum, étal.
Ce remarquable travail multi-centrique intégrant des données américaines et italiennes met en exergue l’intérêt des modifications de la prise en charge des arrêts cardio-respiratoires tels qu’édictés par les recommandations.
Une analyse des arrêts faite dans les centres ayant accepté l’étude fait ressortir un taux de survie initiale de 20%, avec une évolution neurologique favorable dans 15% des cas. Ceci au cours des trois années ayant précédé les recommandations 2005.
Au cours des trois années ayant suivi l’édiction de nouveaux protocoles, notamment avec une emphase portée sur la durée des compressions thoraciques, la survie est passée à 47%, avec une évolution neurologique favorable de 39 %.
Annals of Emergency Medicine Vol.52. N°3 ; 244-255
À lire : Massage ou Défibrillation ?
source site de la SFAR
Associer des insufflations à des compressions thoraciques pour réanimer un arrêt cardiaque extra-hospitalier par un premier témoin, c’est réellement 0 % de survie en plus …
La mort subite reste une importante cause de décès dans les pays industrialisés, affectant chaque année près de 350.000 personnes aux Etats-Unis et plus de 700.000 en Europe [1]. Plus de 50 ans après la démonstration de l’intérêt du bouche à bouche en 1958 par Peter Safar [2], puis des compressions thoraciques par Kouwenhoven et al. en 1960 [3], deux études randomisées viennent de donner un sérieux coup de grâce à la ventilation dans la réanimation initiale de l’arrêt cardiaque, tandis que la compression thoracique continue, appuyée, rapide (100 fois par min) reste bien la pierre angulaire de la réanimation cardio-pulmonaire (RCP) de base en attendant l’arrivée d’un défibrillateur (si possible disponible en lieu public), puis d’une équipe médicalisée.
La RCP a connu de nombreuses évolutions au fil des années. Plusieurs études animales ont bien démontré que toute interruption des compressions thoraciques [4 - 6] ou toute hyperventilation [7] étaient délétères. Chez le chien, la saturation artérielle en oxygène persiste longtemps à un niveau correct après induction d’un arrêt circulatoire par fibrillation ventriculaire et réalisation d’une RCP par compressions thoraciques seules [8]. Certaines études humaines retrouvent une survie similaire des arrêts cardiaques extra-hospitaliers, que la RCP soit réalisée avec ou sans insufflations. Déjà en 2000, les équipes de Seattle randomisent des patients victimes d’arrêt cardiaque en lieu public pour recevoir une RCP par les premiers témoins comportant soit des compressions thoraciques seules, soit associées à du bouche à bouche rapidement « enseignée » à distance par la régulation médicale. Aucune différence en terme de survie n’y est observée dans ce dernier groupe [9]. Dans une vaste étude observationnelle conduite de l’autre côté du Pacifique, au Japon (SOS Kanto), des résultats assez semblables sont colligés sur plus de 4000 victimes [10]. Des résultats semblables sont aussi rapportés par les Suédois [11]. Aujourd’hui encore cependant, les recommandations internationales indiquent que la RCP doit associer des compressions thoraciques à des insufflations orales ou instrumentales [12, 13].
Deux articles du New England Journal of Medicine [14, 15], regroupant respectivement 1941 et 1276 patients en Suède, à Seattle et Londres, jettent un nouveau pavé dans la mare, à l’heure où se finalisent les prochaines recommandations internationales de l’International Liaison Committee on Resuscitation (ILCOR), dont la publication est prévue avant la fin de l’année, et qui seront présentées au prochain congrès du Conseil Français de Réanimation Cardio-Pulmonaire (CFRC) les 15 et 16 décembre 2010 à Lille (http://www.forumurgence.org/). Dans ces deux études prospectives, les patients ayant présenté un arrêt cardiaque extrahospitalier ont été randomisés pour bénéficier d’une RCP de base soit par compressions thoraciques seules continues (sans insufflations), soit par RCP associant compressions thoraciques et insufflations selon les recommandations (mais avec une alternance 15/2 anciennement recommandée, 30/2 étant maintenant celles indiquée). Leur conclusion est sans appel : la survie des patients est similaire que la RCP soit réalisée avec ou sans insufflation. Une tendance à une meilleure survie est même observée avec une RCP par compressions thoraciques seules chez les patients en arrêt cardiaque de cause cardiaque avec un rythme initial en fibrillation ventriculaire ou tachycardie ventriculaire. Il est d’ailleurs notable que toutes les études (les actuelles, comme la première de 2000) retrouvent cette tendance non significative, possiblement par un manque de puissance.
Ces derniers résultats, associés à la difficulté, à « la répugnance » et au risque à réaliser un bouche-à bouche, incitent à penser que la RCP par compressions thoraciques seules (plus facile à enseigner, à mémoriser et à réaliser) pourrait en augmentant l’incitation des premiers témoins à réaliser une RCP, ainsi augmenter les chances de survie des arrêts cardiaques extrahospitaliers.
Au vu de ces résultats, faut-il encore enseigner le bouche-à-bouche au grand public ? La technique est difficile, car elle nécessite une parfaite étanchéité et des voies aériennes libres. Elle induit des insufflations stomacales et distensions gastriques qui majorent les difficultés des insufflations et exposent au risque d’inhalation. Elle répugne le grand public, n’est pas sans risque dans la transmission de maladies infectieuses, et l’interposition d’un écran facial entre la bouche du sauveteur et celle de la victime ne minore pas le risque infectieux, tout en diminuant grandement l’efficacité des insufflations réalisées. Certaines études récentes semblent démontrer de plus un effet délétère de l’hyperoxie dans la réanimation des patients en arrêt cardiaque [16].
La RCP « classique » associant compressions thoraciques et insufflations doit donc garder sa place pour la réanimation des arrêts cardiaques « hypoxiques », mais doit être clairement rediscutée pour la réanimation des arrêts cardiaques extrahospitaliers lorsqu’une cause cardiaque est suspectée. Elle devrait permettre une simplification de l’enseignement du grand public, probablement une augmentation du taux de réalisation d’une RCP sur une victime en arrêt cardiaque, puis on l’espère une augmentation de la survie, associée bien sûr à l’installation plus importante de défibrillateurs en lieu public, et une formation plus grande de la population (grâce à des modules de formation de courte durée).
[1] Jonas A & al. Cardiopulmonary Resuscitation History. Circulation 2006 ; 114 : 2839-49.
[2] Safar P & al. Ventilation Efficacy of Mouth-to-Mouth Artificial Respiration. Journal of the American Medical Association 1958 ; 167 : 335-41.
[3] Kouwenhoven WB & al. Closed chest cardiac massage. JAMA 1960 ; 173 : 1064-7.
[4] Kern KB et al. Circulation 2001 ; 104 : 2465 – 70.
[5] Kern KB et al. Circulation 2002 ; 105 : 645 – 9.
[6] Ewy GA & al. Improved neurological outcome with continuous chest compressions compared with 30:2 compressions-to-ventilations cardiopulmonary resuscitation in a realistic swine model of out-of-hospital cardiac arrest. Circulation 2007 ;116:2525-30.
[7] Hyperventilation-induced hypotension during cardiopulmonary resuscitation. Circulation 2004 ;109:1960-5.
[8] Chandra NC et al. Circulation 1994 ; 90 : 3070 - 5
[9] Hallstrom A & al. Cardiopulmonary resuscitation by chest compression alone or with mouth-to-mouth ventilation. N Engl J Med 2000 ; 342(21) : 1546-53.
[10]SOS-KANTO study group. Cardiopulmonary resuscitation by bystanders with chest compression only (SOS-KANTO) : an observational study. Lancet 2007 ; 369 : 920–26
[11] Bohm K, Rosenqvist M, Herlitz J, Hollenberg J, Svensson L. Survival is similar after standard treatment and chest compression only in out-of-hospital bystander cardiopulmonary resuscitation. Circulation 2007 ;116:2908-12.
[12] Circulation 2005, American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care , Volume 112, Issue 24 Supplement ; December 13, 2005.
[13] Resuscitation, Volume 112, Issue 24 Supplement ; December 13, 2005.
[14] Rea TD & al. CPR with chest compression alone or with rescue breathing. N Engl J Med 2010 ; 363 : 423-33.
[15] Svensson L & al. Compression-only CPR or standard CPR in out-of-hospital cardiac arrest. N Engl JMed 2010 ; 363 : 434-42.
[16] Kilgannon JH & al. Association between arterial hyperoxia following resuscitation from cardiac arrest and in-hospital mortality. JAMA 2010 ; 303 : 2165-71.
[16] Sun HY et al. Hypoxic postconditioning reduces cardiomyocyte loss by inhibiting ROS generation and intracellular Ca2+ overload. Am J Physiol Heart Circ Physiol 2005 ; 288 : H1900-H1908.
La vasopressine comme traitement de première intention de l’arrêt cardiaque : examen des lignes directrices et de l’efficacité clinique
Tirée des Aperçus technologiques de l’ACMTS, Volume 1, numéro 2, e0112. Juin 2010
[D’après le rapport de Tsakonas E, Spry C. Vasopressin as First-Line Therapy for Cardiac Arrest : A Review of the Guidelines and Clinical-EffectivenessAjouter à mes fichiers (Service d’information sur les technologies de la santé). Ottawa : Agence canadienne des médicaments et des technologies de la santé ; 2009.]
- Introduction
L’arrêt cardiaque se produit lorsque l’activité mécanique du cœur cesse, et il entraîne la disparition du pouls palpable, l’absence de réaction et l’apnée ; il est fatal en l’absence de traitement1-3. Selon les estimations, 70 % des arrêts cardiaques surviennent hors d’un hôpital1, et 75 % des arrêts cardiaques sont causés par un dysfonctionnement électrique ou mécanique du cœur, dû principalement à la coronaropathie1. L’incidence de l’arrêt cardiaque varie d’une publication à une autre en raison des multiples définitions et modalités de détermination du phénomène2. Une étude couvrant cinq régions canadiennes estime que l’incidence annuelle d’arrêts cardiaques extrahospitaliers va de 53 à 59 par tranche de 100 000 habitants1. Selon cette estimation et la proportion relative des arrêts cardiaques extrahospitaliers, l’on évalue le nombre d’arrêts cardiaques à 27 000 par an au Canada.
Quatre formes d’arythmie peuvent entraîner un arrêt cardiaque avec abolition des pouls : la fibrillation ventriculaire (FV), la tachycardie ventriculaire (TV), l’activité électrique sans pouls (AESP) et l’asystolie (absence de toute activité électrique dans le cœur)4. La survie à ces arrêts causés par un trouble du rythme cardiaque repose sur la réanimation cardiorespiratoire et les soins intensifs postréanimation cardiaque4. Le vasopresseur est un médicament administré par perfusion intraveineuse à la victime d’un arrêt cardiaque durant la prestation des soins intensifs cardiaques dans l’espoir d’améliorer la pression diastolique aortique et la pression d’irrigation en diastole dans les coronaires, ainsi que la circulation sanguine coronaire et cérébrale et l’apport en oxygène5. Depuis longtemps, l’adrénaline est le vasopresseur de prédilection dans la réanimation de la victime d’un arrêt cardiaque ; cependant, l’hormone antidiurétique vasopressine s’est frayée un chemin comme solution de rechange dans les dernières années6,7. Même si l’on a étudié l’efficacité comparative de ces vasopresseurs (ou de leur administration séquentielle) dans le traitement de l’une ou l’autre des arythmies mentionnées ci-dessus, les participants à la Conférence internationale de consensus sur la réanimation cardiorespiratoire et les urgences cardiovasculaires de 2005 ont déterminé qu’il s’agissait là d’une priorité de recherche clinique afin de combler les lacunes des connaissances sur le sujet 8.
Les doses d’adrénaline et de vasopressine dont il est question habituellement dans les études cliniques sont respectivement de 1 mg/ml et de 40 UI. La dose de 40 UI de vasopressine coûte 16,12 $ au Canada9 ; toutefois, il reste à savoir si ce coût a changé dans les dernières années, à l’instar du coût de la vasopressine aux États-Unis10. Quant à l’adrénaline à la dose de 1 mg/ml, son coût varie de 0,53 $ à 2,61 $ selon le régime d’assurance-médicaments provincial ou territorial du pays11-13.
L’examen des données probantes les plus récentes sur ces médicaments serait utile pour éclairer la prise de décisions à propos de leur utilisation. La présente étude a pour objectif d’examiner les lignes directrices et les plus récentes données probantes cliniques sur la vasopressine comparativement à l’adrénaline comme premier choix dans le traitement de l’arrêt cardiaque.
- Objectif
L’objectif de l’étude consiste à répondre à la question de recherche que voici :
Quelle est l’efficacité clinique de la vasopressine en traitement de première intention de l’adulte victime d’un arrêt cardiaque comparativement à l’adrénaline ?
- Méthode
La recherche documentaire restreinte s’étend aux principales ressources en matière d’évaluation de technologies de la santé, soit Ovid MEDLINE, Ovid Embase, The Cochrane Library (numéro 2, 2009), les bases de données du Centre for Reviews and Dissemination (CRD) de l’Université York, ECRI, EuroScan, des organismes d’évaluation de technologies de la santé de la scène internationale et elle s’accompagne d’une recherche sélective dans Internet. Elle est confinée aux articles de langue anglaise publiés dans la période de 2004 à avril 2009. Elle ne comporte pas de filtres qui l’auraient circonscrite en fonction de certains types d’études.
- Résultats
La recherche documentaire a débouché sur la recension de 209 mentions, auxquelles s’ajoutent 21 sources de référence dans la littérature grise. La première phase de la sélection se solde par le choix de 34 articles qui feront l’objet d’une évaluation approfondie. Le choix définitif englobe 13 articles pertinents, sept portant sur des lignes directrices, trois sur une étude méthodique (et une métaanalyse effectuée par l’une d’elles), deux sur un essai clinique comparatif et randomisé (EC) et un sur une étude observationnelle. Nous n’avons pas répertorié d’évaluations technologiques. Voici les motifs d’exclusion : l’indication examinée n’est pas l’arrêt cardiaque ; la vasopressine n’est pas évaluée en tant que premier choix ; le traitement par la vasopressine comprend d’autres médicaments (p. ex., un corticostéroïde, hydroxyéthylcellulose) qui ne sont pas prévus dans le groupe de l’adrénaline ; il ne s’agit pas d’une étude méthodique ; article en double.
- Lignes directrices
Le Conseil australien de réanimation a publié des lignes directrices en ce qui a trait aux soins intensifs de maintien des fonctions vitales en 200614. Son protocole de soins cardiaques intensifs prévoit l’administration d’adrénaline à la dose de 1 mg/ml toutes les trois minutes durant la réanimation cardiorespiratoire une fois l’accès intraveineux établi. Ce traitement est recommandé sans égard au rythme cardiaque et il se poursuit jusqu’à ce que l’adulte en arrêt cardiaque soit réanimé ou durant chaque phase de l’algorithme de traitement. Les lignes directrices précisent que d’autres médicaments peuvent être employés selon l’état particulier du patient. La vasopressine fait partie de la liste des médicaments utiles en réanimation ; les auteurs mentionnent que, bien que la vasopressine puisse être une solution de rechange à l’adrénaline, rien de véritablement probant ne permet de corroborer ou d’infirmer sa place comme solution de rechange à l’adrénaline, ou en association avec celle-ci, dans le traitement de l’arrêt cardiaque dû à un trouble du rythme.
En 2006, l’American College of Cardiology, l’American Heart Association et la Société européenne de cardiologie ont publié des lignes directrices sur la prise en charge des arythmies ventriculaires et la prévention de la mort subite cardiaque3. Ces lignes directrices préconisent l’administration intraveineuse d’adrénaline à raison de 1 mg/ml durant les soins intensifs cardiaques et des manœuvres de défibrillation à une puissance de 360 joules ; le médicament est administré à intervalles de trois à cinq minutes et la défibrillation est pratiquée entre les doses du médicament. Une seule dose de 40 UI de vasopressine en perfusion intraveineuse peut remplacer la première ou la deuxième dose d’adrénaline. Ce traitement est recommandé quel que soit le rythme cardiaque. Les auteurs font remarquer que la dose plus élevée d’adrénaline ne semble pas être plus bénéfique et que la supériorité de la vasopressine n’est pas clairement établie. Ils ne mentionnent pas le degré de certitude des données probantes, ni le niveau de recommandation, à l’appui de l’usage de l’adrénaline ou de la vasopressine.
Les lignes directrices sur la réanimation cardiorespiratoire et les urgences cardiovasculaires4 publiées en 2005 par l’American Heart Association sont fondées elles aussi sur l’évaluation des données probantes par la Conférence internationale de consensus sur la réanimation cardiorespiratoire et les urgences cardiovasculaires de 2005 en collaboration avec le Comité international de liaison en réanimation (ILCOR). Les recommandations en matière d’usage de vasopresseurs sont les mêmes que celles contenues dans les lignes directrices dont il est question au paragraphe précédent3.
La Conférence internationale de consensus sur la réanimation cardiorespiratoire et les urgences cardiovasculaires de 2005 a publié la même année son examen des données probantes et ses recommandations quant aux soins intensifs postréanimation cardiaque15. À l’instar des lignes directrices du Conseil australien14, ces lignes directrices précisent qu’aucun essai clinique comparatif avec placébo ne démontre que l’administration d’un vasopresseur durant l’arrêt cardiaque prolonge la survie à la sortie de l’hôpital. Elles ajoutent que les données probantes actuelles ne favorisent pas l’administration de médicaments quels qu’ils soient, seuls ou en séquence, mais que l’usage courant de vasopresseurs semble raisonnable. Elles recommandent l’emploi d’adrénaline comme vasopresseur de prédilection dans le traitement de l’arrêt cardiaque, même en l’absence d’essais cliniques comparatifs avec placébo, et elles mentionnent que rien de véritablement probant ne permet de corroborer ou d’infirmer la place de la vasopressine comme solution de rechange à l’adrénaline, ou en association avec celle-ci, dans le traitement de l’arrêt cardiaque dû à un trouble du rythme. Elles ne disent rien sur la dose et la fréquence d’administration de l’un ou de l’autre vasopresseur ; les doses de vasopressine et d’adrénaline dont il est question dans l’examen des données probantes sont respectivement de 40 UI et de 1 mg.
Tant les European Resuscitation Council 2005 Guidelines for Resuscitation16 que les lignes directrices sur les soins intensifs de maintien des fonctions vitales du Conseil britannique de réanimation17 abondent dans le même sens que la Conférence internationale de consensus sur la réanimation cardiorespiratoire et les urgences cardiovasculaires15 et le Conseil australien de réanimation14 quant aux données probantes, et elles recommandent l’adrénaline comme vasopresseur de première intention dans la prise en charge de l’arrêt cardiaque qu’elle qu’en soit la cause. L’adrénaline est administrée par la voie intraveineuse à raison de 1 mg toutes les trois à cinq minutes durant la réanimation cardiorespiratoire.
Les lignes directrices sur la prise en charge de la victime d’un infarctus du myocarde avec sus-décalage du segment ST de l’American College of Cardiology et de l’American Heart Association (AHA) (2004)18 recommandent aux cliniciens d’adopter la technique de réanimation dont il est question dans les lignes directrices sur la réanimation cardiorespiratoire et les urgences cardiovasculaires publiées en 2000 par l’AHA et ILCOR. Comme c’est le cas en 20054, ces lignes directrices précisent que la vasopressine à la dose de 40 UI en administration intraveineuse peut remplacer l’adrénaline 1 mg/ml. En outre, la vasopressine comme l’adrénaline figurent parmi les mesures de réanimation immédiates préconisées dans le traitement de l’asystolie ventriculaire.
- Études méthodiques et métaanalyses
Une étude méthodique effectuée en 2008 et couvrant trois ECR examine les données probantes sur l’association de vasopressine et d’adrénaline comparativement à l’adrénaline seulement dans le traitement de l’arrêt cardiaque19. Deux de ces essais se penchent sur la question de la vasopressine comme choix premier, l’autre étude prévoyant l’administration d’adrénaline en première intention. Les auteurs concluent que l’association de vasopressine et d’adrénaline tend à rétablir plus rapidement la circulation spontanée, mais que son effet sur la survie demeure incertain, et qu’il est impossible de promouvoir l’utilisation séquentielle de la vasopressine et de l’adrénaline dans l’arrêt cardiaque sur la foi des données probantes insuffisantes.
Une étude méthodique effectuée en 20059 porte sur trois ECR étudiant la vasopressine dans la prise en charge de l’arrêt cardiaque chez l’humain ; deux de ces ECR seront examinés de nouveau, dans le cadre de l’étude méthodique dont il est question au paragraphe précédent. Les trois essais cliniques comparent la vasopressine à l’adrénaline. Pour l’un, la vasopressine est plus efficace comme en témoigne la survie en 24 heures statistiquement meilleure que celle des patients traités par l’adrénaline. Pour un autre, il n’y a pas de différences entre les deux groupes sur le plan des résultats cliniques (état des patients). Les analyses de sous-groupes (formés en fonction du rythme cardiaque) démontrent que, chez les patients en asystolie, la vasopressine se traduit par une survie à l’admission à l’hôpital et une survie à la sortie de l’hôpital remarquablement meilleures que celles des patients traités à l’aide d’adrénaline. Les auteurs concluent que les données probantes ne permettent pas d’établir une nette démarcation entre la vasopressine et l’adrénaline dans le traitement de l’arrêt cardiaque, que l’un ou l’autre des médicaments peut être le médicament de première intention dans cette indication, et que la recherche devra creuser la question davantage.
Une étude méthodique et une métaanalyse de la vasopressine dans la prise en charge de l’arrêt cardiaque, remontant à 200520, examinent cinq ECR comparant la vasopressine à l’adrénaline. Dans quatre d’entre eux, les doses respectives de vasopressine et d’adrénaline sont de 40 UI et de 1 mg, tandis qu’elles sont de 0,5 U/kg (dose basse) et de 1,0 U/kg (dose élevée) pour la vasopressine et de 1 mg pour l’adrénaline dans l’autre. Les auteurs procèdent à trois métaanalyses de sous-groupes formés selon le rythme cardiaque (fibrillation ventriculaire, tachycardie ventriculaire, activité électrique sans pouls et asystolie) pour comparer les deux médicaments sous l’angle du décès avant le congé de l’hôpital ; ils ne constatent pas de différences importantes entre les deux dans aucune des analyses. Selon eux, leurs constatations ne permettent pas d’établir que la vasopressine est plus avantageuse ou néfaste que l’adrénaline dans le traitement de l’arrêt cardiaque ; ils concluent que les lignes directrices sur les soins intensifs de maintien des fonctions vitales ne devraient pas recommander la vasopressine à la réanimation tant et aussi longtemps que sa supériorité ne sera pas démontrée par des données probantes issues d’études chez l’humain.
- Essais cliniques comparatifs et randomisés
Un ECR de 200421 examine la vasopressine et l’adrénaline dans la réanimation cardiorespiratoire extrahospitalière de victimes d’arrêt cardiaque, réparties au hasard dans les groupes d’intervention. Les trois études méthodiques mentionnées ci-dessus analysent les résultats de cet essai. Les auteurs de l’essai concluent que l’effet de la vasopressine est le même que celui de l’adrénaline dans la prise en charge de la fibrillation ventriculaire et de l’activité électrique sans pouls, mais que la vasopressine se révèle supérieure à l’adrénaline en cas d’asystolie et que l’administration séquentielle de vasopressine suivie d’adrénaline peut être plus efficace que l’administration d’adrénaline seulement dans le traitement de l’arrêt cardiaque réfractaire.
Les auteurs d’un ECR22, mené en 2008 et qui compare l’association de vasopressine et d’adrénaline à l’adrénaline seule dans le traitement de l’arrêt cardiaque, concluent que l’association ne produit pas de meilleurs résultats que l’adrénaline seule dans cette indication.
- Études observationnelles
Une étude observationnelle23 de l’effet de l’adrénaline et de la vasopressine sur la pression partielle de CO2 en fin d’expiration et sur la pression artérielle moyenne dans la réanimation cardiorespiratoire extrahospitalière, menée en 2007, compare les valeurs de pression partielle de CO2 et de pression artérielle moyenne de patients en arrêt cardiaque pour démontrer que la vasopressine hausse ces valeurs plus que ne le fait l’adrénaline et produit ainsi de meilleurs résultats cliniques (état des patients).
Les valeurs moyennes de pression partielle de CO2 et de pression artérielle sont plus élevées dans le groupe de la vasopressine que dans l’autre. L’issue neurologique est meilleure dans le groupe de la vasopressine (72 % de survivants) que dans le groupe de l’adrénaline (52 % de survivants). La vasopressine se révèle un indicateur prévisionnel indépendant de la reprise de la circulation spontanée, de la survie à l’admission à l’hôpital comme en 24 heures, mais pas de la survie à la sortie de l’hôpital. Les auteurs concluent que la pression partielle de CO2 en fin d’expiration et la pression artérielle moyenne s’avèrent des indicateurs prévisionnels majeurs de l’issue de l’arrêt cardiaque hors de l’hôpital ; que les valeurs de pression partielle de CO2 et de pression artérielle à l’admission à l’hôpital des victimes d’arrêt cardiaque traitées par la vasopressine et l’adrénaline sont plus élevées que celles des personnes traitées par l’adrénaline seule ; que l’association médicamenteuse est bénéfique sur les plans de la reprise de la circulation spontanée, de la survie à brève échéance et de l’issue neurologique.
- Limites
Les études comparant la vasopressine à l’adrénaline seule dans le traitement de première intention de l’arrêt cardiaque sont peu nombreuses.
Très peu d’études effectuées dans les trois ans depuis la dernière mise à jour des lignes directrices satisfont les critères d’inclusion de la présente étude méthodique. Rien pour ainsi dire dans les quelques nouvelles données probantes ne permet de remettre en question la position des lignes directrices internationales sur l’efficacité comparative des vasopresseurs dans la prise en charge de l’arrêt cardiaque.
La pertinence des critères de jugement clinique choisis dans les essais cliniques9,24 semble contestable, et pour mieux évaluer des issues plus pertinentes, telle la survie à la sortie de l’hôpital, les études devront augmenter la taille de leur échantillon.
- Conclusion
Selon toute apparence, il n’y a pas de nouvelles données probantes appuyant l’utilisation d’un vasopresseur en particulier dans le traitement de première intention de la victime d’un arrêt cardiaque. La plupart des lignes directrices dont il est question ici fondent leurs recommandations sur la métaanalyse20 et l’ECR21 de 2005. L’ECR plus récent, publié en 200822, ne constitue pas une source de données probantes favorisant l’utilisation de la vasopressine comme premier choix. Les essais en cours25 ou futurs nous en diront plus sur l’efficacité comparative de la vasopressine dans la prise en charge de l’arrêt cardiaque par rapport à l’adrénaline. D’ici là, le choix du vasopresseur sera sans doute affaire d’opinion clinique et, probablement, une question de coût également.
Références
1. Vaillancourt C, Stiell IG. Cardiac arrest care and emergency medical services in Canada. Can J Cardiol. 2004 Sep ;20(11):1081-90.
2. Out-of-hospital cardiac arrest - statistics [Internet]. Dallas : American Heart Association ; 2004. [cité le 21 mai 2009]. Accessible à : http://www.americanheart.org/downloadable/heart/1136822850501OutofHosCA06.pdfAjouter à mes fichiers
3. Zipes DP, Camm AJ, Borggrefe M, Buxton AE, Chaitman B, Fromer M, et al. ACC/AHA/ESC 2006 guidelines for management of patients with ventricular arrhythmias and the prevention of sudden cardiac death. Circulation. 2006 ;114(10):e385-e484.
4. 2005 American Heart Association guidelines for cardiopulmonary resuscitation and emergency cardiovascular care. Circulation. 2005 Dec 13 ;112(24 Suppl):IV1-203.
5. Ornato JP. Optimal vasopressor drug therapy during resuscitation. Crit Care [Internet]. 2008 [cité le 26 mai 2009 ] ;12(2). Accessible à : http://ccforum.com/content/pdf/cc6824.pdfAjouter à mes fichiers
6. Wenzel V, Lindner KH. Vasopressin combined with epinephrine during cardiac resuscitation : a solution for the future ?[comment]. Crit Care [Internet]. 2006 Feb [cité le 26 mai 2009 ] ;10(1):125, 2006. Accessible à : http://ccforum.com/content/pdf/cc4846.pdfAjouter à mes fichiers
7. Miano TA, Crouch MA. Evolving role of vasopressin in the treatment of cardiac arrest. Pharmacotherapy. 2006 Jun ;26(6):828-39.
8. Gazmuri RJ, Nadkarni VM, Nolan JP, Arntz HR, Billi JE, Bossaert L, et al. Scientific knowledge gaps and clinical research priorities for cardiopulmonary resuscitation and emergency cardiovascular care identified during the 2005 International Consensus Conference on E and CPR science with treatment recommendations. Circulation. 2007 ;116(21):2501-12.
9. Koshman SL, Zed PJ, Abu-Laban RB. Vasopressin in cardiac arrest. Ann Pharmacother. 2005 Oct ;39(10):1687-92.
10. Buff DD. Vasopressin has cost and administration advantages over epinephrine in cardiac arrest. Arch Intern Med. 2005 Jul 25 ;165(14):1663.
11. Alberta health and wellness drug benefit list [Internet]. Edmonton : Alberta Health and Wellness ; 2009. [cité le 22 mai 2009 ]. Accessible à : https://www.ab.bluecross.ca/dbl/pdfs/ahwdbl_april_list.pdfAjouter à mes fichiers
12. Yukon drug programs formulary. Whitehorse (YT) : Government of Yukon Health Services Branch ; 2007.
13. Liste des médicaments [Internet]. Québec (QC) : Régie de l’assurance maladie du Québec ; 2009. [cité le 22 mai 2009]. Accessible à : https://www.prod.ramq.gouv.qc.ca/DPI/PO/Commun/PDF/Liste_Med/Liste_Med/liste_med_2009_04_20_fr.pdfAjouter à mes fichiers
14. Adult advanced life support : Australian Resuscitation Council Guidelines 2006. Emerg Med Australas. 2006 ;18(4):337-56.
15. Part 4 : Advanced life support. Circulation [Internet]. 2005 [cité le 21 mai 2009] ;112(22 Suppl):III-25-III-54. Accessible à : http://circ.ahajournals.org/cgi/content/full/112/22_suppl/III-25
16. Nolan JP, Deakin CD, Soar J, Bottiger BW, Smith G. European Resuscitation Council guidelines for resuscitation 2005 : section 4. Adult advanced life support. Resuscitation [Internet]. 2005 [cité le 5 mai 2009 ] ;67(Suppl 1):S39-S86. Accessible à : http://www.ukaachen.de/go/show?ID=4274009&DV=0&COMP=download&NAVID=1243274&NAVDV=0
17. Adult advanced life support [Internet]. London : Resuscitation Council (UK) ; 2005. [cité le 21 mai 2009]. Accessible à : http://www.resus.org.uk/pages/als.pdfAjouter à mes fichiers
18. Antman EM, Anbe DT, Armstrong PW, Bates ER, Green LA, Hand M, et al. ACC/AHA guidelines for the management of patients with ST-elevation myocardial infarction—executive summary. J Am Coll Cardiol. 2004 Aug 4 ;44(3):671-719.
19. Sillberg VA, Perry JJ, Stiell IG, Wells GA. Is the combination of vasopressin and epinephrine superior to repeated doses of epinephrine alone in the treatment of cardiac arrest-a systematic review. Resuscitation. 2008 Dec ;79(3):380-6.
20. Aung K, Htay T. Vasopressin for cardiac arrest : a systematic review and meta-analysis. Arch Intern Med. 2005 Jan 10 ;165(1):17-24.
21. Wenzel V, Krismer AC, Arntz HR, Sitter H, Stadlbauer KH, Lindner KH, et al. A comparison of vasopressin and epinephrine for out-of-hospital cardiopulmonary resuscitation. N Engl J Med [Internet]. 2004 Jan 8 [cité le 1er mai 2009] ;350(2):105-13. Accessible à : http://content.nejm.org/cgi/content/full/350/2/105
22. Gueugniaud PY, David JS, Chanzy E, Hubert H, Dubien PY, Mauriaucourt P, et al. Vasopressin and epinephrine vs. epinephrine alone in cardiopulmonary resuscitation. N Engl J Med. 2008 Jul 3 ;359(1):21-30.
23. Mally S, Jelatancev A, Grmec S. Effects of epinephrine and vasopressin on end-tidal carbon dioxide tension and mean arterial blood pressure in out-of-hospital cardiopulmonary resuscitation : an observational study. Crit Care [Internet]. 2007 [cité le 26 mai 2009] ;11(2):R39. Accessible à : http://ccforum.com/content/pdf/cc5726.pdfAjouter à mes fichiers
24. Worster A, Upadhye S, Fernandes CMB. Vasopressin versus epinephrine for out-of-hospital cardiopulmonary resuscitation. Can J Emerg Med. 2005 ;7(1):48-50.
25. Found 6 studies with search of : vasopressin and (epinephrine or adrenaline) and cardiac arrest. In : ClinicalTrials.gov [database on the Internet]. Bethesda (MD) : U.S. National Institutes of Health ; 2009 [cité le 25 mai 2009 ]. Accessible à : http://clinicaltrials.gov/ct2/results?term=vasopressin+and+%28epinephrine+or+adrenaline%29+and+cardiac+arrest.
Améliorer l’hémodynamique pendant le MCE
En cas d’arrêt cardio-respiratoire, la faible efficacité du massage cardiaque externe (MCE) manuel qui ne rétablit une perfusion coronaire et cérébrale que dans environ 30 % des cas est bien documentée. Ainsi, depuis de nombreuses années, divers dispositifs ont été mis au point avec pour but d’améliorer l’hémodynamique pendant le MCE et donc la survie.
Dans ce travail, les auteurs ont comparé à celles d’un MCE manuel, les performances d’un appareil permettant une compression thoracique avec décompression active combiné à une valve d’impédance inspiratoire qui est connectée sur le masque de ventilation. L’action de cette valve est de limiter l’entrée d’air dans les poumons pendant la relaxation thoracique, ce qui en diminuant la pression intrathoracique majore le retour veineux.
L’étude est multicentrique (46 services médicaux d’urgence) et randomisée et a évalué la survie à la sortie de l’hôpital avec un état neurologique satisfaisant (soit un score modifié de Rankin de 3 ou moins). Les patients inclus sont des adultes victimes d’un arrêt cardiaque non traumatique survenu en dehors de l’hôpital.
Un total de 813 patients constitue le groupe MCE standard (contrôles) et 840 sont inclus dans le groupe MCE avec appareil et valve (groupe intervention). Pour l’analyse, les chercheurs (qui n’ont pas participé à la réanimation cardio pulmonaire) sont dans l’ignorance de l’affectation des malades dans l’un ou l’autre groupe.
Quarante-sept (6 %) des patients du groupe contrôle ont survécu et sont sortis de l’hôpital avec un état fonctionnel neurologique correct contre 75 (9 %) dans le groupe intervention (odds ratio 1,58, IC à 95 % de 1,07 à 2,36 ; p = 0,019). A 1 an, la survie est de 9 % (74 malades) dans le groupe intervention par rapport à 6 % (48 patients) dans le groupe contrôle (p = 0,03). Parmi ces survivants à long terme, les facultés cognitives, le taux d’invalidité et l’état émotionnel et psychologique sont équivalents dans les deux groupes. Le taux global d’événements indésirables n’est pas différent entre les groupes, mais davantage de malades ont eu un œdème pulmonaire dans le groupe intervention (94 [11%]) par rapport aux témoins (62 [7 %], p = 0,015).
Les auteurs concluent à l’intérêt du MCE avec compression-décompression active et valve d’impédance qui permet d’augmenter la survie à long terme après un arrêt cardiaque et devrait être considéré comme une alternative au MCE manuel.
Dans l’éditorial accompagnant cette étude, l’auteur rappelle que les précédents essais évaluant chaque technique séparément n’ont pas mis en évidence de gain significatif de survie. L’utilisation de façon ouverte par les sauveteurs de ce matériel pourrait être une source de biais. Ainsi, bien qu’encourageants dans un contexte sombre, ces résultats devront être confirmés par d’autres équipes, avec si possible l’utilisation de matériel inactif afin d’être autant que possible en aveugle du côté médical. En attendant, les recommandations sur la prise en charge de l’arrêt cardiaque ne seront vraisemblablement pas modifiées.
Dr Béatrice Jourdain
Aufderheide T et coll : Standard cardiopulmonary resuscitation versus active
compression-decompression cardiopulmonary resuscitation with augmentation of negative intrathoracic pressure for out-of-hospital cardiac arrest : a randomised trial
Lancet 2011 ; 377 : 301-311 Nagele P : Augmented CPR : rescue after the ResQ trial Lancet 2011 ; 377 : 276-277
Source JIM
Je n’embrasse pas !
A la suite de la publication en 2007 par le Lancet, d’une étude du SOS-KANTO study group, l’intérêt d’associer le bouche-à-bouche à la compression thoracique pour réanimer une victime d’arrêt cardio-respiratoire est apparu de moins en moins évident pour ne pas dire nul. Les résultats de cette étude qui montraient qu’en cas d’arrêt cardio-respiratoire survenant hors de l’hôpital, le massage cardiaque externe seul, réalisé par un témoin, avait une efficacité supérieure à celle de la réanimation conventionnelle, ont été en effet confirmés par plusieurs travaux ultérieurs. Cette constatation a été d’autant mieux accueillie que cela simplifie la procédure et rassure les personnes que le bouche-à-bouche inquiète, du fait des risques de transmissions bactériennes ou des interdits, religieux ou autres.
Mais la décision de laisser tomber le bouche-à-bouche reste toutefois controversée. En témoigne une nouvelle étude, réalisée elle aussi par une équipe japonaise et qui a inclus plus de 40 000 patients victimes d’un arrêt cardio-respiratoire en dehors du milieu hospitalier et qui ont bénéficié de manœuvres de réanimation de la part de témoins : les uns (n =20 707) d’un massage cardiaque seul, les autres (n = 19328) d’une réanimation conventionnelle, c’est à dire massage avec bouche-à-bouche.
Et dans cette cohorte, la réanimation conventionnelle est associée à un meilleur pronostic, à la fois pour la survie à 1 mois (odd ratio ajusté 1,17, IC 95 % : 1,06 à 1,29) et pour un pronostic neurologique favorable à 1 mois (1,17, IC 95 % : 1,01 à 1,35). Sans surprise, le pronostic neurologique à 1 mois est moins bon chez les patients les plus âgés et quand la réanimation a été débutée après 10 minutes, et ceci quelle que soit la technique utilisée. Les bénéfices de la réanimation conventionnelle sont significativement supérieurs pour les patients les plus jeunes et victimes d’un arrêt cardio-respiratoire d’origine non cardiaque ou quand la réanimation a été débutée tardivement. Les patients tous âges confondus, victimes d’un arrêt cardio-respiratoire d’une autre origine que cardiaque bénéficient aussi davantage de la réanimation conventionnelle.
L’on peut dès lors s’interroger sur les raisons de cette divergence de résultats. Les auteurs l’expliquent par le plus grand nombre de patients inclus dans cette étude, assurant aux résultats une puissance statistique supérieure. Ils évoquent aussi le recrutement des patients, les résultats variant notablement selon l’âge et l’origine de l’arrêt cardiaque.
Les auteurs de l’étude estiment que les patients dont l’arrêt cardio-respiratoire n’est pas d’origine cardiaque, notamment s’ils sont jeunes ou si la réanimation n’est pas débutée immédiatement, devraient continuer à bénéficier de la réanimation conventionnelle. Cela risque toutefois de poser le problème des difficultés d’appréciation par des témoins non médecins en situation de grande urgence, et de la nécessité de formations à la réanimation conventionnelle, plus exigeante techniquement que la compression thoracique seule.
source JIM
Dr Roseline Péluchon
Ogawa T et coll. : Outcomes of chest compression only CPR versus conventional CPR conducted by lay people in patients with out of hospital cardiopulmonary arrest witnessed by bystanders : nationwide population based observational study.
BMJ 2011 ;342:c7106 doi:10.1136/bmj.c7106
Pas sur la bouche !
Cela fait déjà plusieurs années que les apprentis secouristes le savent : pour espérer poser leurs lèvres sur celles d’une jolie fille, mieux vaut ne pas avoir un instructeur fin connaisseur de la littérature médicale. Car depuis quelques années, plusieurs travaux incitent à faire la fine bouche face à la ventilation par bouche-à-bouche (BAB). En 2007, notamment, le Lancet publiait l’étude SOS-KANTO visant à comparer l’efficacité d’une réanimation cardio-pulmonaire (RCP) classique, associant bouche à bouche et massage cardiaque externe (MCE), à un MCE seul. Les résultats étaient sans appel : non seulement le BAB ne semblait conférer aucun avantage en terme de survie, mais il paraissait également réduire les chances . Ainsi, parmi les sujets victimes de fibrillation ventriculaire, une augmentation de 90 % des chances de survie sans séquelles (passage de 11 à 19 % ; p=0,041) était mise en évidence chez les bénéficiaires d’un simple massage cardiaque, par rapport à ceux chez lesquels une RCP classique avait été mise en œuvre !
L’Arizona, une pionnière
Fort de ces résultats, en 2008, l’American Heart Association (AHA) a modifié ses recommandations concernant la RCP et a invité à se passer du BAB chez l’adulte, sauf en cas de noyade et d’électrocution. L’Etat d’Arizona n’avait cependant pas attendu cette préconisation de l’AHA, ni même les résultats de l’étude SOS-KANTO pour adopter de telles guidelines. Depuis 2003, il est conseillé aux témoins d’un arrêt cardiaque de se contenter de pratiquer un massage cardiaque ! Une politique qui porte aujourd’hui ses fruits : selon des chiffres publiés dans le Journal of the American College of Cardiology, en Arizona, les chances de survie des victimes d’arrêt cardiaque sont passées de 18 à 34 % entre 2004 et 2010. Des résultats similaires pourraient être également retrouvés au Wisconsin et au Texas où des recommandations semblables ont été édictées.
Aurélie Haroche (JIM)
Le particularisme et l’exception culturelle française nous font vivre avec plusieurs numéros de téléphone pour appeler les services d’urgence.
– Le 15 SAMU (dès qu’il y a une victime)
– Le 18 pompiers (secouristes, soldats du feu)
– Le 17 police protection des personnes et des biens, balisage des zones, sécurité.
– Le 112 numéro européen
Il serait plus que temps d’en sortir, et d’uniformiser un seul et unique numéro. Le 112 est le plus approprié.

Historique du 112
– Réglementation :
Le numéro d’urgence européen 112 a été créé par une décision du Conseil en date du 29 juillet 1991. Il était demandé à tous les États-Membres de mettre en place le numéro d’urgence européen 112.
La principale réglementation concernant le 112 est la Directive Service Universel qui a été adoptée en mars 2002. Cette directive détaille les obligations concernant le 112 :
* Gratuité : Les Etats-Membres doivent s’assurer que les utilisateurs de téléphones fixes et portables, y compris les téléphones payants, soient en mesure d’appeler le 112 gratuitement.
* Non discrimination : Les appels au 112 doivent être réceptionnés et traités de manière appropriée, sans considération du fait que ce soit le 112 ou un numéro national qui ait été composé. Quelques Etats-Membres (Suède, Danemark et Pays-Bas) ont fait du 112 leur principal numéro d’urgence quand pour la plupart des pays le 112 fonctionne en parallèle avec les numéros d’urgence nationaux.
* Localisation de l’appelant : Les Etats-Membres doivent également garantir aux services d’urgence la possibilité de localiser la personnes appelant le 112. En cas d’urgence, cela peut se révéler d’une grande importance dans une situation où la personne est dans l’impossibilité de fournir sa localisation précise, notamment dans le cas d’un appel depuis un téléphone portable ou/et pendant un voyage à l’étranger.
* Augmenter la connaissance du 112 : Tous les pays de l’UE doivent informer les citoyens (nationaux ou visiteurs) de l’existence du 112 et des circonstances dans lesquelles il est approprié de l’utiliser.
La réforme en cours des Télécoms. Dans le cadre de la large réforme des règles en matières de télécommunication, la Commission européenne a récemment proposé la réforme Télécom. La priorité est essentiellement l’amélioration de l’accès au 112 pour les personnes handicapées.

– Statistiques récentes
L’Eurobaromètre N°262 sur le numéro d’urgence européen 112, publié en février 2009, nous fournit des données récentes concernant la connaissance du 112 par les européens, leur accès à l’information sur le numéro d’urgence et leur opinion sur l’utilité d’un tel numéro.
– L’utilité du numéro d’urgence européen 112
* Une large majorité des citoyens européens (94%) était totalement d’accord, ou tendait à être d’accord, sur l’utilité d’avoir un numéro d’urgence disponible partout dans l’UE. Les personnes interrogées au Royaume-Uni était les moins convaincues de la valeur d’un tel numéro (87% tendait à être d’accord ou était totalement d’accord).
* 9 citoyens européens sur 10 étaient d’accord (totalement d’accord ou tendait à être d’accord) pour dire que l’accès, via le 112, aux services d’urgence pour les utilisateurs handicapés devrait être amélioré, mais les réponses variaient selon les pays, de 75% aux Pays-Bas à 97% en Grèce.
– Information sur le numéro d’urgence européen 112
* Un peu plus de 6 citoyens européens sur 10 n’étaient pas d’accord sur le fait que les gens étaient suffisamment informés de l’existence du numéro d’urgence européen 112. Dans seulement 3 pays de l’UE (République Tchèque, Roumanie et Luxembourg), plus de la moitié des personnes interrogées pensaient que les gens étaient bien informés.
* Bien que les Etats-Membres soient obligés d’informer les citoyens de l’existence du numéro d’urgence européen 112, presque 7 personnes interrogées sur 10 (69%) disaient n’avoir reçu aucune information dans les 1é mois précédents et seulement 1 sur 5 (21%) disait avoir vu ou entendu de l’information à propos du 112.
* La proportion de personnes interrogées qui disaient avoir reçu de l’information sur le 112 en tant que numéro d’urgence européen dans les 12 mois précédents allait de 7% au Royaume-Uni et en Grèce à 60% en Bulgarie.
* Sur ces personnes interrogées, 4 sur 5 (81%) nomment les médias (télévisions, radio, journaux, internet) comme leur principale source d’information concernant le numéro d’urgence européen 112. Seulement 1 personne sur 10 (9%) a fait mention des opérateurs téléphoniques comme leurs sources d’information.
– Connaissance du numéro d’urgence européen 112
* La population est n’est généralement pas familière du 112 comme numéro d’urgence européen. Seulement 1 personne interrogée sur 4 (24%) pouvait spontanément identifier le 112 comme le numéro à appeler en cas d’urgence n’importe où dans l’UE. Une plus large proportion de citoyens (45%) disait qu’elle appellerait le 112 pour une urgence dans leur propre pays.
* La connaissance du 112, en tant que numéro à appeler en cas de situation d’urgence partout dans l’UE, variait beaucoup selon le pays d’origine de la personne interrogée (de 3% en Italie à 58% en République Tchèque). La proportion de personnes interrogées qui mentionnent le 112 pour les urgences dans leur propre pays allait de 1% en Grèce à 98% en Suède.
* Avoir connaissance de l’existence du 112 comme un numéro d’urgence à appeler dans son propre pays ne signifie pas nécessairement que les personnes interrogées savaient qu’il s’agissait du numéro d’urgence européen.
(toutes les données proviennent de l’Eurobaromètre N°262)
pdf Eurobaromètre N° 262 - Le numéro d’urgence européen 112 (Uniquement disponible en anglais) (546KB)
– Mise en œuvre du numéro d’urgence européen 112
En juin 2008, le comité Communication (COCOM) de la Commission européenne a publié un rapport de synthèse sur la mise en œuvre du numéro d’urgence européen 112 (DG INFSO/B2).
En tant que mesure de suivi de la Déclaration Écrite du Parlement Européen sur le 112 adoptée le 6 septembre 2007, l’objectif de ce document de travail était de rassembler autant de données que possible sur le fonctionnement du 112 dans les États-Membres.
Le Rapport analyse les informations fournies par 24 États-Membres en réponse au questionnaire (document COCOM07-47 Final) adressé par le COCOM sur la mise en œuvre du numéro d’urgence européen 112.
Le Rapport analyse les sujets suivants :
* Des problématiques générales comme le nombre de numéros d’urgence dans chaque État-Membre, des statistiques sur les appels, les informations sur les faux appels et les plaisanteries, le routage des appels et les structures des centres d’appel de la protection civile, l’accès aux numéros d’urgence ;
- Le traitement des appels ;
- La localisation des appels ;
- La promotion du 112.

Vous pouvez joindre le numéro d’urgence européen 112 dans tous les États-Membres de l’Union Européenne et dans les pays tiers suivants :
Autriche, Belgique, Bulgarie, Croatie, Chypre, République Tchèque, Danemark, Estonie, Iles Féroé, Finlande, France, Allemagne, Grèce, Hongrie, Islande, Irlande, Italie, Lettonie, Liechtenstein, Lituanie, Luxembourg, République de Macédoine, Malte, Monaco, Pays-Bas, Norvège, Pologne, Portugal, Roumanie, Serbie, Slovaquie, Slovénie, Espagne, Suède, Suisse, Vatican et le Royaume-Uni.
Vous pouvez également joindre les services d’urgence en composant le 112 dans les pays suivants :
Turquie, Russie (dans certaines régions, dans tout le pays en 2012) et Israël où le 112 fonctionne aussi pour toutes les urgences depuis les téléphones mobiles.
Comment appeler le 112 ?
1. Tout d’abord : Gardez votre sang-froid !
Il est impératif que vous puissiez donner des informations cruciales concernant la situation d’urgence.
2. Si vous pouvez, appelez vous même.
Quand une personne est directement impliquée dans la situation d’urgence, le mieux est qu’elle appelle elle-même. Les appels faits par des intermédiaires peuvent différer l’arrivée des secours.
Donc si vous le pouvez, mettez vous en sécurité et appelez.
3. Composez uniquement les trois chiffres 1-1-2 sur le clavier du téléphone et pressez la touche "Appeler", ou composez le 112 sur le cadran du téléphone. Vous n’avez à composer aucun code de pays, ville ou localité avant le 112 ;
4. Attendez jusqu’à ce qu’un opérateur réponde à votre appel. Soyez patient ! S’il n’y a aucune réponse après plusieurs tonalités, n’interrompez pas votre appel et n’essayez pas d’appeler de façon répétée. Chaque appel répété est considéré comme nouveau et est placé à la fin de la liste des appels en attente, le temps d’attente peut ainsi être rallongé ;
5. Présentez-vous puis exposez brièvement et clairement ce qui se produit et qui est impliqué ;
6. Indiquez la localisation (si possible une adresse précise) où l’assistance d’urgence est nécessaire. Si possible, expliquez le chemin le plus facile pour atteindre l’endroit. Si un accident se produit dans un endroit différent de celui où vous appelez, indiquez le également ;
7. Répondez brièvement et clairement à toutes les questions posées. Veuillez comprendre que des réponses claires et précises à toutes les questions sont nécessaires pour déterminer l’assistance immédiate appropriée ;
8. Suivez le conseil donné par l’opérateur ;
9. Ne raccrochez que lorsque l’opérateur vous l’indique ;
10. Si possible, essayez de conserver votre ligne téléphonique libre après la conversation. Un opérateur aura peut-être besoin de vous contacter à nouveau pour obtenir des informations complémentaires sur l’accident ou pour vous donner des conseils supplémentaires ;
11. Si la situation d’urgence change (que ce soit pire ou mieux), appelez à nouveau le 112 et dite le.
Attention !
Beaucoup de gens appellent parfois le 112 pour prévenir du même accident ou urgence. Ne soyez pas surpris si l’opérateur vous demande seulement si vous avez des informations complémentaires utiles et met fin à la conversation. Il agit de cette manière pour éviter les données en double, pour libérer plus rapidement la ligne et pour garantir une réponse rapide au prochain appel d’urgence
Le site du 112

Le 114
Urgence 114 - Pour personnes sourdes ou malentendantes
Le 114 : un numéro d’urgence au service des personnes ayant des difficultés à parler ou à entendre (sourds malentendants, aphasiques, dysphasiques)
Le 114, c’est l’accès au même service pour tous. Plus besoin d’aller chercher une personne entendante pour contacter les pompiers, la gendarmerie, la police ou les urgences médicales.
C’est un gain de temps précieux qui peut sauver des vies.
En effet, la personne ayant des difficultés à entendre ou à parler, lorsqu’elle se retrouve en situation d’urgence, qu’elle soit victime ou témoin, peut désormais, 24h/24, 7j/7, alerter et communiquer par SMS ou par fax via un numéro national unique et gratuit : le 114.
Dès que les informations relatives au traitement de l’urgence sont recueillies (localisation, contexte, identité de la personne, etc.), le 114 établit le lien direct avec le service d’urgence local concerné qui interviendra, si nécessaire, dans les plus brefs délais.
Les sourds et malentendants en situation d’urgence peuvent le contacter afin d’obtenir de l’aide
La plate-forme de réception des appels est installée au Centre Hospitalier Universitaire de Grenoble. Les professionnels qui traitent les urgences sont répartis entre personnes sourdes et entendantes et ont été formées spécifiquement pour ce service.
Leur rôle est de réceptionner les demandes d’aide, d’échanger et de demander des compléments d’information auprès des appelants via SMS ou fax et ensuite, en fonction de la situation, de contacter le service d’urgence le plus approprié à la situation (gendarmerie, police, pompiers, SAMU) et de l’envoyer auprès de la personne ayant besoin d’aide.
Le traitement d’un appel, de la réception du premier message jusqu’à l’envoi des secours auprès de la personne en difficulté est actuellement de 11 minutes.

Prescription par téléphone en situation d’urgence : conditions de validité
En application du droit commun, une prescription médicale doit être écrite, datée et signée après examen du patient par le médecin prescripteur.
Dans le cadre de la régulation médicale, le médecin ne voit pas le patient et n’a que rarement la possibilité de l’interroger par téléphone sur son état de santé.
Il est cependant habilité à prescrire un traitement par téléphone à titre exceptionnel, sous réserve de se conformer aux recommandations de l’HAS.
L’objet de la présente étude est de décrire les situations où la téléprescription est autorisée et d’analyser les recommandations professionnelles dans un souci de qualité et de sécurité des soins.
Dans un second article, il sera fait un point sur le domaine de compétences des IDE (infirmières diplômées d’État) intervenant dans une situation relevant de l’urgence.
Il convient d’insister sur le domaine d’application des recommandations de l’HAS : elles sont applicables uniquement dans le cadre de la régulation médicale. Toutes les autres hypothèses sont exclues de leur champ d’application.
1. La téléprescription : un domaine d’application très restreint
Le domaine d’application reste très limité du fait de la spécificité de la régulation médicale : une personne et /ou un patient appelle pour un problème de santé, mais le médecin en ligne ne peut pas examiner le patient. Il peut, en revanche, poser toutes les questions nécessaires pour établir un diagnostic et au besoin, prescrire un traitement, sous réserve qu’il s’agisse d’une situation d’urgence.
En effet, il ne suffit pas d’appeler le 15 pour obtenir une prescription médicale. La dérogation à la règle de droit commun de prescrire sans examen préalable du patient est déterminée par l’état de santé du patient, qui doit relever soit du niveau R3 ou R4 .Son état de santé ne doit relever ni de l’urgence vitale, auquel cas le SMUR est envoyé, ni de l’urgence nécessitant l’envoi d’un médecin de proximité ou d’une ambulance.
Ainsi, la HAS limite la possibilité de téléprescrire aux seules situations suivantes :
* « Demande de soins non programmés nécessitant un conseil médical ou thérapeutique pouvant aboutir à une prescription médicamenteuse (médicament présent ou absent de la pharmacie familiale), après avoir éliminé une urgence vitale ou une urgence nécessitant un examen médical immédiat ;
* situations nécessitant en urgence l’adaptation d’une prescription préalable (par exemple adaptation des posologies en fonction des résultats d’analyses biologiques, de l’état clinique du patient, etc.) alors que le patient et/ou le médecin régulateur n’ont pu joindre le médecin prescripteur. »
La prescription médicale par téléphone nécessite la plus grande vigilance, d’où son caractère exceptionnel. Le médecin régulateur doit s’assurer que le patient et/ ou son interlocuteur a bien compris les modalités de la prescription, de la prise du traitement et de la nécessité de consulter si les symptômes persistent.
Si le médecin régulateur a le moindre doute quant au niveau de gravité de l’état du patient ou sur les capacités de compréhension du patient quant à la prescription, il est conseillé de ne pas procéder à la prescription par téléphone. Elle reste occasionnelle et doit faire l’objet d’une analyse vigilante en terme de Bénéfices / Risques par rapport à l’intérêt du patient.
2. Organisation de la prescription
La prescription médicamenteuse doit intervenir en deuxième intention. En effet, la HAS préconise, au préalable, de privilégier les conseils hygiéno-diététique.
A titre exceptionnel, le médecin peut prescrire par téléphone tout traitement nécessaire eu égard à l’état de santé du patient.
Comme il n’a pas la possibilité de l’examiner et d’avoir à chaque fois des réponses précises à ses questions, la HAS recommande au médecin régulateur de privilégier des traitements disponibles dans la pharmacie personnelle du patient et/ou de l’interlocuteur (prévention du risque et notamment des effets iatrogènes).
Au préalable, le médecin doit s’assurer de la date de péremption des médicaments, de leurs modes d’administration et du dosage.
Dans l’hypothèse d’une adaptation du traitement, il est recommandé de faire le point sur les modalités de prise du traitement, de lire l’ordonnance avec le patient et de l’interroger sur l’évolution de son état de santé depuis le début de la prise du traitement.
Si le patient et/ou l’interlocuteur ne comprend pas les informations, le médecin doit procéder à une prescription écrite et demander au patient de se rendre dans une pharmacie pour que toutes les informations lui soient données.
La prescription doit être adressée à la pharmacie déterminée avec le patient, de préférence, par courriel sécurisé ou en cas d’impossibilité par télécopie. Le pharmacien doit pouvoir vérifier l’origine et l’identité du prescripteur. Ces informations doivent donc être mentionnées sur l’ordonnance.
La HAS recommande qu’y soit inscrite la mention « ordonnance à expliquer au patient ou son entourage en vérifiant la bonne compréhension ».
Cette prescription doit pouvoir être facilement identifiable comme étant une prescription par téléphone, en portant, par exemple, la mention « téléprescription ».
3. Prescription par téléphone et degré de responsabilité des intervenants
– Le médecin régulateur : Dans le cadre de son activité, il est habilité à prescrire un traitement par téléphone sous réserve des préconisations citées ci-dessus. Il doit, également, veiller à la continuité des soins en informant le médecin traitant.
– Le pharmacien : Comme pour toute prescription, le pharmacien se doit d’analyser l’ordonnance et de donner toutes les informations nécessaires au patient. Dans le cadre d’une prescription établie par le médecin régulateur, il va donc recevoir l’ordonnance par mail ou par télécopie.
Dans tous les cas, un support écrit est nécessaire. A la réception de la prescription, si le pharmacien a le moindre doute, il se doit de contacter le prescripteur pour avoir toutes les informations utiles préalablement à la délivrance du traitement.
– Le médecin traitant : Le suivi de la prescription relève de sa compétence dès lors qu’il en a été informé.
« La régulation médicale des appels permet de garantir à la population une écoute médicale permanente afin de déclencher la réponse la mieux adaptée à la nature des appels et de permettre si besoin l’accès immédiat aux soins.
Dans ce contexte, en cas de prescription par téléphone, certaines spécificités de la régulation médicale doivent être prises en compte :
* le médecin ne connaît pas le patient ;
* l’appelant peut ne pas être le patient ;
* le médecin prescripteur ne peut pas procéder à un examen physique ;
* la prescription par téléphone peut être envisagée en cas de classification de degré d’urgence
* R3 ou R41.
Après l’examen de la situation et l’analyse de l’état du patient avec les informations dont il dispose par téléphone, le médecin régulateur identifie le niveau de gravité de l’urgence. En fonction de ce niveau de gravité, il prend la décision de déclencher ou pas une intervention médicale par les moyens les plus appropriés. S’il décide de ne pas déclencher de moyen, le médecin régulateur apprécie alors la nécessité ou non d’une prescription médicamenteuse par téléphone. En cas de doute, celui-ci doit bénéficier au patient. »
4. Traçabilité de la prescription
Toutes les communications reçues au centre de régulation médicale sont enregistrées et le patient en est informé. L’enregistrement de l’entretien avec le patient fait partie intégrante du dossier médical. D’où l’importance de conserver les bandes d’enregistrements.
De plus, la HAS préconise que soit archivés au centre de régulation :
- * L’ordonnance téléprescrite,
- * Le récépissé d’envoi de l’ordonnance au pharmacien,
- * La copie de l’ordonnance validée retournée par le pharmacien.
Concernant le délai d’archivage des pièces, il convient de se reporter à la durée de conservation des archives par les médecins. Sur ce point, le CNOM (Conseil national de l’Ordre des médecins) conseille aux médecins d’appliquer le même délai d’archivage que celui appliqué par les établissements de santé, soit 20 ans.
De plus, aux termes de l’article R.1112-7 du code de la santé publique, « le dossier médical est conservé pendant une durée de vingt ans à compter de la date du dernier séjour de son titulaire dans l’établissement ou de la dernière consultation externe en son sein ».
En conséquence, l’ensemble des informations relatives au patient doit être conservé quelle que soit la date à laquelle elles ont été constituées ou recueillies par l’établissement de santé, tant que le dernier passage du patient ne remonte pas à plus de vingt ans.
Ces recommandations ne concernent que la prescription médicamenteuse dans le cadre de la régulation médicale.
HAS : Prescription médicamenteuse par téléphone (ou téléprescription) dans le cadre de la régulation médicale
Nathalie LELIEVRE
Juriste spécialisée en droit de la santé
source infirmiers.com
Howard Snitzer est un miraculé. Son cœur s’est arrêté pendant 96 minutes avant de repartir sous les massages des médecins, qui sont restés sans voix.
Le Huffington Post rapporte cette histoire incroyable qu’a vécue Howard Snitzer, 54 ans, en janvier dernier... Il a survécu à 96 minutes sans un seul battement cardiaque.
En sortant d’une épicerie à Goodhue au Minnesota (États-Unis), Howard Snitzer subit une attaque est s’effondre sur le sol. Aussitôt, deux personnes se précipitent pour lui prodiguer des massages cardiaques et appeler les secours. Rapidement, un hélicoptère et une équipe de la clinique Mayo arrivent.
Rapidement pris en charge Howard a vu son cœur repartir après 12 chocs électriques, des médicaments anti-arythmie et plus d’une heure et demi de réanimation. Cela faisait 96 minutes qu’il s’était arrêté.
De façon générale, on arrête tout effort au-delà de 45 minutes d’arrêt cardiaque. Mais cette fois, les analyses montraient que l’air expiré par les poumons de M. Snitzer contenait une proportion viable de dioxyde de carbone, preuve que les organes vitaux de l’homme étaient effectivement irrigués par du sang oxygéné. Les médecins savaient de cette manière que la réanimation fonctionnait, ce qui a par la suite été avéré.
Une fois son cœur revenu à un fonctionnement "normal", l’homme est resté dix jours à l’hôpital le temps de recouvrer la santé. Il a finalement pu rentrer chez lui, "ne présentant aucun problème neurologique faisant suite à sa période prolongée sans battements cardiaques".
La clinique Mayo rapporte qu’il est la personne qui a survécu à la plus longue période sans pulsation cardiaque. Tous les gens qui ont aidé à la survie de Howard, de la caissière de l’épicerie aux médecins, en passant par les pilotes de l’hélicoptère, ont été heureux de le voir revenir à lui. Le survivant quant à lui leur a réservé une accolade chaleureuse. Sa vie, il la leur doit aussi un peu.
Anticiper les problèmes cardiaques sur son téléphone mobile
Grâce à une invention de deux laboratoires de l’EPFL, les anomalies des battements du coeur pourront désormais être immédiatement connues d’un patient et de son médecin, qui pourra ainsi prendre rapidement les mesures qui s’imposent. L’appareil a également les avantages d’être de petite taille, peu invasif et doté de batteries d’une grande autonomie.
Détecter le déclenchement d’arythmies cardiaques à un stade très précoce : tel est le but d’un nouvel appareil, mis au point par des chercheurs du Laboratoire des systèmes embarqués (ESL) et du Laboratoire des circuits de télécommunications (TCL) de l’EPFL. Les maladies cardiovasculaires sont la première cause de mortalité dans le monde. D’après les chiffres de l’OMS, elles sont chaque année responsables d’environ un tiers des décès, dont 70’000 à 100’000 morts subites. Pour éviter le pire, le temps d’intervention en cas de crise aiguë est donc déterminant.
Ce nouvel outil fait partie d’une nouvelle génération de systèmes embarqués intelligents et autonomes, avec un niveau de consommation faible, destinés à la surveillance des signaux biologiques humains (Wireless body sensor networks ou WBSN). Pratiquement, il se compose de capteurs corporels de haute précision, appliqués à même la peau, d’un module radio ZigBee et d’un microprocesseur (dénommé Firat) optimisé pour l’analyse et le traitement des signaux biologiques.
Miniaturisé, le dispositif est léger et non invasif. Combiné à un réseau de communication sans fil, il assure un suivi du rythme cardiaque en continu, à distance et en temps réel. Des algorithmes complexes permettent de repérer et d’analyser les anomalies. Lorsqu’un dysfonctionnement est détecté, différentes informations sont envoyées sur un smartphone au patient, puis par sms ou par e-mail au personnel médical, qui peut ainsi prendre les mesures adéquates.
« Ce système permet de recueillir des données très fiables et précises, est doté d’un filtrage de bruits très efficace, et dispose de batteries prévues pour durer 3 à 4 semaines d’affilée, explique David Atienza, professeur assistant tenure track et responsable de l’ESL. Surtout, il assure une analyse automatique et une transmission immédiate des données sous une forme compressée au médecin, lui évitant ainsi de compulser des heures d’enregistrement. »
« Sa taille, le peu d’encombrement qu’il présente, sa facilité d’utilisation, le fait qu’il enregistre en continu et à distance, permettant ainsi une délocalisation de l’analyse des données, rend cet appareil intéressant pour les praticiens », reconnait Etienne Pruvot, médecin à l’Unité du rythme du Service de cardiologie du CHUV, qui ajoute qu’il faut toutefois encore tester le système en conditions réelles.
David Atienza souligne que d’autres applications sont possibles, telle qu’un monitoring de l’entraînement sportif par exemple. Un projet de contrôle de l’alimentation et l’activité physique des personnes souhaitant perdre du poids est à l’étude (dénommé PRONAF : www.pronaf.es).
Différentes collaborations industrielles sont en cours, notamment dans le cadre d’un projet européen qui vient de démarrer. Dénommé IcyHeart, son but est de concevoir un système ultra-compact et non intrusif, capable de contrôler plusieurs types de problèmes de santé de manière complètement automatique, à distance et à un coût minimal. Ce nouvel outil fait également partie du vaste programme de recherche « Guardian Angel », dont le but est de développer des dispositifs d’assistance personnels, pour aider les individus à mieux gérer leur santé et la qualité de leur vie tout au long de leur existence.
* Auteur:Sarah Perrin
Source : Mediacom
Arrêt cardiaque extra-hospitalier : doit-on douter de l’adrénaline ?
L’adrénaline est largement utilisée au cours de la réanimation cardiorespiratoire des arrêts cardiaques survenant en dehors de l’hôpital (AC extra H). Cependant, cette molécule, qui accroît la consommation en oxygène cardiaque et les arythmies, peut être à l’origine de complications.
Une équipe japonaise a voulu évaluer l’association entre l’utilisation d’adrénaline avant l’arrivée à l’hôpital et la mortalité à court terme chez des patients présentant un arrêt cardiaque.
Les données de 417 188 arrêts cardiaques entre 2005 et 2008 ont été analysées prospectivement. Les critères de jugement retenus sont le retour à une circulation spontanée avant arrivée à l’hôpital, la survie à 1 mois après l’arrêt cardiaque, l’évolution neurologique bonne ou satisfaisante (score de performance cérébrale [PC] à 1 ou 2), et la survie avec un handicap léger à modéré (score de handicap global [HG] à 1 ou 2).
La récupération d’une hémodynamique efficace avant l’admission hospitalière est observée chez 2 786 des 15 030 patients (18,5 %) dans le groupe avec adrénaline contre 23 042 sur 402 158 patients (5,7 %) dans le groupe sans adrénaline (p<0,001). En analyse selon les scores de propension, la différence reste significativement plus élevée dans le groupe adrénaline (18,3 %) que dans le groupe sans (10,5 %) (p<0,001). Une association positive est donc observée entre l’administration d’adrénaline et le retour à une circulation spontanée avant l’arrivée à l’hôpital que ce soit globalement (odds ratio ajusté [OR] de 2,36, p<0,001) ou selon l’estimation des propensions (OR ajusté de 2,51, p<0,001).
Le nombre de survivants à 1 mois est de 5,4 % dans le groupe traité contre 4,7 % dans le groupe sans adrénaline (p<0,001). En revanche, le nombre de survivants à 1 mois avec PC à 1 ou 2 est de 1,4 % dans le groupe avec adrénaline et de 2,2 % dans le groupe sans (p<0,001). Les mêmes proportions sont relevées pour les survivants ayant un HG à 1 ou 2 : elles sont de 1,4 et 2,2 % respectivement dans le groupe avec et sans adrénaline (p<0,001). Des associations négatives sont ainsi observées entre l’utilisation d’adrénaline et l’évolution neurologique ou le handicap : l’OR ajusté est de 0,31 et de 0,32 pour chacune de ces mesures réalisées à 1 mois (p<0,001). Des associations négatives similaires sont observées en analyse en score de propensions.
Ces résultats suggèrent que l’adrénaline, clé de voute du traitement au cours de la ressuscitation cardiaque, favorise certes le retour à une activité circulatoire mais pourrait diminuer les chances de survie à 1 mois en bonne condition neurologique. Dans l’éditorial accompagnant la publication de cette importante étude (2), l’auteur appelle à préciser cet effet paradoxal par un essai randomisé de puissance suffisante.
Dr Béatrice Jourdain (source JIM)
– 1 Hagihara A. et coll. : Prehospital Epinephrine Use and SurvivalAmong
Patients With Out-of-Hospital Cardiac Arrest JAMA. 2012 ; 307 :1161-1168
– 2 Callaway C : Questioning the Use of Epinephrine to Treat Cardiac Arrest. JAMA, 307 : 1198-1199
Heure du décès ?

La réanimation cardio-pulmonaire (RCP) a été popularisée par des séries américaines comme Urgences ou Grey’s anatomy dont chaque épisode comporte au moins une séquence de massage cardiaque externe (MCE). Lorsque cette réanimation se prolonge, il n’est pas rare que les médecins présents soient en désaccord sur l’arrêt du MCE et c’est finalement au sénior, après avoir pris connaissance de la durée de la réanimation, de prononcer l’interrogation fatale : "Heure du décès ?" qui marque la fin du patient et de la séquence.

Ce débat télégénique entre partisans et adversaires de la poursuite de la réanimation au delà d’un certain temps traverse aussi le corps médical puisque l’on ne dispose pas de recommandations récentes sur la durée optimale de la RCP et qu’il n’existe pas d’études randomisées de grande envergure sur ce thème, sans nul doute pour des raisons éthiques.
Plus de 64 000 arrêts cardiaques audités
Pour aider les praticiens à résoudre cette question Zachary Golberger et coll. ont tenté de déterminer si la prolongation de la RCP améliorait ses résultats en termes de récupération d’une circulation spontanée et de sortie de l’hôpital sans accroitre le taux de séquelles neurologiques (1). Il se sont appuyés sur les données d’un registre nord américain qui regroupe des informations sur les arrêts cardiaques survenus entre 2000 et 2008 dans 435 centres hospitaliers des Etats-Unis et du Canada. Pour les besoins de l’étude seul le premier arrêt circulatoire d’un même patient a été retenu et certains cas particuliers n’ont pas été inclus, notamment les arrêts survenant aux urgences, au bloc opératoire, dans les salles de cardiologie interventionelle, ayant duré moins de 2 minutes ou chez des porteurs de défibrillateurs implantables.

Sur les 64 339 patients ainsi retenus 48,5 % ont récupéré une circulation spontanée durant au moins 20 minutes (durée médiane de la RCP de 12 minutes) et 15,4 % ont pu quitter l’hôpital. Pour ces 48,5 % de patients ayant récupéré une circulation spontanée, si la RCP a été efficace avant la 30ème minute dans la majorité des cas (42,5 %) chez 6 % des patients la restauration d’une circulation spontanée n’a été obtenue qu’entre la 30ème et la 60ème minute.

Un taux de survie meilleur dans les hôpitaux qui réaniment le plus longtemps
Pour répondre le plus précisément possible à la question posée Golberger et coll. ont eu l’idée, en apparence paradoxale, de s’intéresser spécialement aux échecs immédiats de la RCP c’est à dire aux sujets n’ayant jamais récupéré de circulation spontanée pour qui la durée médiane de RCP était de 20 minutes. Il a été alors possible de déterminer pour chaque hôpital quelle était la durée médiane de RCP pour ces non survivants et de classer ces hôpitaux en fonction de ce paramètre en 4 quartiles : durée médiane de 16, 19, 22 et 25 minutes.
Il est apparu que, globalement, le taux de survie des arrêts circulatoires était significativement plus élevé dans les hôpitaux ayant des durées médianes de réanimation longues. Ainsi par exemple, après ajustement par divers facteurs connus pour influencer le pronostic d’un arrêt cardiaque hospitalier, le taux de récupération d’une circulation spontanée était de 45,3 % dans les hôpitaux du premier quartile contre 50,7 % dans les centres du dernier quartile (p<0,0001). Il en était de même pour les taux de sortie de l’hôpital (14,5 % contre 16,2 % ; p=0,021). Cette amélioration du pronostic dans les hôpitaux où la RCP est le plus prolongée était particulièrement nette pour les arrêts circulatoires en rapport avec une dissociation électro-mécanique ou une asystolie et non significative en cas de fibrillation ou de tachycardie ventriculaire. De plus, ce qui est très important, ces meilleurs résultats, en termes de récupération d’une circulation spontanée et de sortie, dans les hôpitaux où la RCP est la plus longue ne se sont pas accompagnés d’une plus grande fréquence des séquelles neurologiques chez les survivants.

Tout se passerait donc comme si la durée "habituelle" de la RCP dans un hôpital donné était un facteur de meilleur pronostic des arrêts circulatoires.
Des conclusions pratiques à tirer
Cependant, puisqu’il s’agit d’une étude observationnelle, il est bien sûr impossible d’affirmer que les meilleurs taux de survie constatés dans les hôpitaux du quartile supérieur ne sont liés qu’à cette tendance locale à prolonger les RCP. En effet divers facteurs de confusion non pris en compte dans les ajustements réalisés peuvent intervenir. On ne peut notamment écarter l’hypothèse selon laquelle la durée médiane de la RCP est associée à des caractéristiques des hôpitaux qui ont un effet direct sur le taux de succès de la RCP (par exemple, réactivité et qualité des équipes, possibilité d’identifier et de traiter rapidement des causes curables d’arrêt cardiaque ou de mettre en œuvre des thérapeutiques d’exception comme la revascularisation myocardique en extrême urgence, l’assistance circulatoire percutanée ou l’hypothermie).
Quoi qu’il en soit à la suite de ce travail on peut estimer que la prolongation "raisonnable" de la RCP ne conduit pas à un accroissement du nombre de survivants souffrants de séquelles neurologiques graves ce qui justifie l’arrêt de la RCP dans l’esprit de nombreux médecins. De plus, une politique de RCP prolongée semble pouvoir améliorer le pronostic, en particulier en cas d’asystolie ou de dissociation éléctro-mécanique. Bien que cette étude ne permette pas d’identifier précisément les facteurs expliquant directement ces meilleurs résultats, on peut envisager que la prolongation de la RCP donne le temps aux réanimateurs de mettre en œuvre de nouvelles techniques diagnostiques ou thérapeutiques et à ces traitements celui d’agir pleinement.
A la suite de cette publication, les éditorialistes du Lancet appellent les services hospitaliers à auditer leur protocole de RCP (2). Et sans recommander une durée optimale des efforts de réanimation, celle-ci devant être décidée au cas par cas, ils soulignent que la prolongation de quelques minutes de la RCP peut parfois sauver une vie sans obérer les ressources de l’hôpital.
Dr Céline Dupin (JIM)
1) Golberger Z et coll. Duration of resuscitation efforts and survival after in-hospital cardiac arrest : an observational study. lancet 2012 ; publication avancée en ligne le 5 septembre 2012 ( doi:10.1016/S0140-6736[12]60862-9).
2) Nolan JP et coll. : Duration of in-hospital resuscitation : when to call time ? . lancet 2012 ; publication avancée en ligne le 5 septembre 2012 ( doi:10.1016/S0140-6736[12]61182-9).
Arrêt cardiaque : de moins en moins fatal !
Des progrès sensibles ont été accomplis ces dernières années dans la prise en charge des arrêts circulatoires notamment dans l’entraînement des personnels et dans l’utilisation plus large, après récupération d’un rythme spontané, de l’hypothermie et de la revascularisation percutanée. Cependant aucune étude n’avait jusqu’ici montré que cette amélioration théorique de la qualité des soins s’était traduite par un meilleur pronostic vital sans augmentation des séquelles neurologiques.
Un vaste travail observationnel conduit aux Etats-Unis permet pour la première fois de répondre à cette question.
Saket Girotra et coll. se sont basés sur un registre prospectif regroupant tous les arrêts circulatoires survenus dans 553 hôpitaux américains entre 2000 et 2009. Sur les 113 514 patients inclus, seuls 84 625 ont été retenus pour l’analyse, une fois écartés notamment les arrêts cardiaques survenus au bloc opératoire, dans les salles de cathétérisme ou aux urgences et ceux intervenus dans des hôpitaux ayant enregistré moins de 5 événements par an.
Près d’un quart des arrêts cardiaques sortent de l’hôpital
Parmi ces arrêts cardiaques survenus en unité de soins intensifs ou en salle dans 79,3 % des observations, le rythme initial était une asystolie ou une dissociation éléctromécanique (DEM) et dans 20,7 % des cas il s’agissait d’une fibrillation ventriculaire (FV) ou d’une tachycardie ventriculaire avec arrêt circulatoire. Il est à noter que la proportion des asystolies et des DEM s’est accrue au fil des années ce qui aurait pu conduire à une détérioration du pronostic global étant donné le caractère plus difficilement accessible à la réanimation de ces types de rythme.
Malgré ceci, les taux de survie immédiate (au moins 20 minutes de circulation spontanée après l’arrêt) et surtout à moyen terme (permettant la sortie de l’hôpital) se sont significativement accrus au cours de la décennie. Ainsi, après ajustement sur les caractéristiques des patients et des hôpitaux, la survie immédiate est passée de 42,7 % en 2000 à 54,1 % en 2009 et surtout le taux de sortie de l’hôpital est passé de 13,7 % en 2000 à 22,3 % en 2009 (p<0,001 pour la tendance dans les deux cas).
Pas d’augmentation des séquelles neurologiques
Cette amélioration du pronostic vital a concerné les deux groupes de rythme (asystolie et DEM d’une part et FV et TV d’autre part) et fait essentiel ne s’est pas fait au dépend du pronostic neurologique puisque le taux de séquelles significatives a décru au fil des années (risque ajusté allant de 32,9 % chez les survivants en 2000 à 28,1 % en 2009 ; p=0,02 pour la tendance). Il faut cependant noter que le taux de séquelles neurologiques graves est demeuré stable autour de 10 %.
On peut donc probablement affirmer (sous réserve de certains biais que les ajustements n’auraient pas pu écarter) que le pronostic des arrêts cardiaques hospitaliers s’est sensiblement amélioré ces 10 dernières années (tout au moins aux Etats-Unis). Il est toutefois impossible à partir des données de cette étude observationnelle de préciser quels sont les déterminants principaux de ce progrès (temps de réponse plus court après un arrêt circulatoire, meilleure qualité de la réanimation cardio-pulmonaire, recours plus fréquent à l’hypothermie, à la revascularisation coronaire en urgence, voire aux méthodes d’assistance circulatoire temporaire…).
Cette étude aux résultats réconfortants devrait nous inciter à poursuivre nos efforts dans toutes ces directions.
Dr Céline Dupin (JIM)
Girotra S et coll. : Trends in survival after in-hospital cardiac arrest. N Engl J Med 2012 ; 367 : 1912-20.
Aussi étonnant que cela puisse paraître, la règle générale du règne animal veut que plus un animal est gros et moins son coeur pompe vite. Pour les gros animaux on a par exemple le coeur de la baleine grise qui pompe le sang en moyenne 9 fois par minutes ou celui de l’éléphant qui pompe environ 26 fois par minutes. En comparaison, le coeur du moineau bat environ 500 fois par minutes tandis que celui d’un oiseau-mouche peut battre au-dessus de 1000 fois par minutes !
source le petit érudit
Hypothermie thérapeutique à l’hôpital : trop peu, trop chaud ou trop froid !
Publié le 18/07/2013
L’hypothermie thérapeutique (HT) joue un rôle essentiel dans la prise en charge post-arrêt cardiaque, avec comme objectif principal un effet protecteur cérébral et l’amélioration du pronostic neurologique des patients ressuscités. L’efficacité est particulièrement démontrée chez les malades comateux après un arrêt cardiaque extra hospitalier consécutif à une fibrillation ou une tachycardie ventriculaire.
Toutefois, les directives 2010 de l’American Heart Association suggèrent que l’hypothermie thérapeutique peut également être utilisée après un arrêt cardiaque survenant chez les malades hospitalisés. Un état des lieux sur les détails de sa mise en œuvre dans ces circonstances a été récemment publié.
L’étude multicentrique et prospective s’est appuyée sur les bases de données de 538 hôpitaux américains entre 2003 et 2009. Après un arrêt cardiaque survenu à l’hôpital, 67 498 patients ont été réanimés avec succès. La proportion de patients traités par une hypothermie thérapeutique (HT) avec une température cible entre 32 et 34 ° C a été mesurée dans cette cohorte.
Une HT a été initiée chez 1 367 patients (2,0 %). Pour 44,3 % des malades, la température cible n’a pas été atteinte pendant les 24 premières heures (nadir médian de température de 36,1°C ; intervalles de 35,2 à 36,7) alors que 17,6 % des patients ont été refroidis à températures plus basse que 32°C (nadir médian de la température de 31,7°C ; intervalle de 30,4 à 31,7).
Dans le sous-groupe de malades intubés au moment de l’arrêt, l’hypothermie a été employée dans 2,3 % des cas (822 patients sur 36 392). Et si on restreint l’analyse aux patients ayant eu un massage cardiaque pendant plus de 5 minutes, la proportion d’HT est de 2,35 % (746 patients sur 31 804).
L’utilisation de l’hypothermie thérapeutique a progressé au fil du temps, passant de 0,7 % en 2003 à 3,3 % en 2009 (p < 0,001). En analyse multivariée, le jeune âge (p < 0,001), la survenue de l’arrêt en dehors d’une unité de soins intensifs (p < 0,001), en dehors des jours de week end (p = 0,005), et dans un hôpital universitaire (p = 0,001), sont les facteurs significativement associés à une probabilité accrue de mise en route d’une hypothermie thérapeutique.
Ainsi, après un arrêt cardiaque survenant à l’hôpital, l’hypothermie thérapeutique est rarement utilisée, et une fois initiée, la température de consigne n’est généralement pas atteinte. A quand un essai clinique sur le sujet ?
Dr Béatrice Jourdain (source JIM)
Mikkelsen M et coll. : Use of Therapeutic Hypothermia After In-Hospital Cardiac Arrest Crit Care Med 2013 ; 41 : 1385–1395.
Hypothermie thérapeutique après un arrêt cardiaque : études récentes sur la gestion ciblée de la température.
Communiqué ERC : gestion ciblée de la température
Deux études contrôlées et randomisées, présentées le 17 novembre 2013 lors des réunions scientifiques de l’American Heart Association à Dallas, ont été publiées dans le JAMA1 et le New England Journal of Medicine2. Elles remettent en question la pratique actuelle dans le traitement des patients ayant bénéficié d’une restauration de la circulation spontanée (ROSC), suite un arrêt cardiaque en dehors de l’hôpital (out-of-hospital cardiac arrest (OHCA).
Dans la première de ces études, l’induction de l’hypothermie, avec une perfusion froide de deux litres de liquide physiologique, chez des patients présentant un ROSC après un OHCA, n’a pas amélioré la survie à la sortie de l’hôpital par rapport aux patients chez qui l’hypothermie ne fut induite qu’à leur admission hospitalière1. Le refroidissement pré-hospitalier a réduit la température centrale moyenne de 1,2 – 1,3°C au moment de l’admission à l’hôpital et a diminué d’une heure le délai pour atteindre une température d’au moins 34°C, par rapport aux patients non refroidis en pré-hospitalier. Le taux de patients qui ont récidivé un arrêt circulatoire pendant leur transfert à l’hôpital et/ou qui présentaient un œdème pulmonaire à la première radiographie du thorax, était significativement plus important dans le groupe refroidi en pré-hospitalier.
L’étude Targeted Temperature Management (TTM) – Gestion Ciblée de la Température – a randomisé des patients avec ROSC après un OHCA, bénéficiant d’une prise en charge de la température, ciblée à 33°C ou 36°C2. Il faut insister sur le fait qu’un protocole strict d’évaluation du pronostic et d’arrêt du traitement supportant les fonctions vitales fut mis en place dans cette étude. Retenons principalement que cette étude n’a pas montré de différence de mortalité, toutes causes confondues, entre les deux groupes.
Deux questions sur le traitement des patients avec ROSC après un OHCA se posent à l’issue de ces études :
1. Les perfusions froides doivent-elles encore être utilisées pour induire une hypothermie en pré-hospitalier ?
2. La température cible pour les survivants comateux d’un arrêt cardiaque avec ROSC doit-elle être 32-34°C ou 36°C ?
Le Comité International de Liaison pour la Réanimation (ILCOR) et le Conseil européen de Réanimation (ERC) prévoient de publier prochainement des recommandations qui aideront les cliniciens dans la gestion de la température chez les patients après un arrêt cardiaque.
-Jerry Nolan
Vice Président, ERC
– Jasmeet Soar
Président, ERC Advanced Life Support Working Group
– Bernd Böttiger
Director of Science and Research, ERC
1Kim F, Nichol G, Maynard C, et al. Effect of Prehospital Induction of Mild Hypothermia on Survival and Neurological Status Among Adults With Cardiac Arrest : A Randomized Clinical Trial. JAMA 2013.
2Nielsen N, Wetterslev J, Cronberg T, et al. Targeted Temperature Management at 33 degrees C versus 36 degrees C after Cardiac Arrest. N Engl J Med 2013.
Arrêt cardiaque extra-hospitalier : le taux initial de D-dimères influe sur la mortalité à 30 jours
Le pourcentage de patients qui survivent à un arrêt cardiaque survenu en dehors du milieu hospitalier est très faible. De plus, il varie selon les continents : 9 % en Europe, 6 % en Amérique du Nord, 11 % en Australie et 2 % en Asie. Ces différences ne tiennent pas seulement au niveau sanitaire des pays mais également et surtout aux caractéristiques des patients, à savoir étiologie de l’arrêt cardiaque et nature de l’éventuel trouble du rythme initial qui a précipité l’accident.
Jusqu’à présent, on a tenté, sans véritable succès, d’établir une liste de biomarqueurs qui seraient susceptibles de prédire la mortalité à court terme.
Cette liste, a apparemment négligé le dosage des D-dimères qui sont un des produits de dégradation de la fibrine et, à ce titre, un marqueur de la fibrinolyse et de la sévérité d’un état d’hypercoagulation. Or, on sait que pendant un arrêt cardiaque, il existe justement une activation de la coagulationet la fibrinolyse, majorée par l’ischémie et l’anoxie.
C’est ce qui a conduit Szymanski et coll. à vérifier que le taux de D-dimères sériques, mesuré à l’admission d’un patient présentant un arrêt cardiaque survenu en dehors du milieu hospitalier, pouvait être un élément prédictif indépendant de la mortalité totale à court terme.
L’étude a porté sur l’analyse rétrospective des données cliniques et biologiques recueillies dès l’admission au service d’urgences d’un centre hospitalier, de 182 patients consécutifs (hommes : 122 ; âge moyen : 64,3 ± 15 ans), victimes, entre janvier 2007 et juillet 2012, d’un arrêt cardiaque survenu en dehors de l’hôpital. L’étude a égalementapprécié la mortalité de toute cause au 30e jour.
Soixante-dix neufs patients décédés dans les 30 jours
Sur les 182 patients hospitalisés, 79 (43,4 %) sont décédés dans les 30 premiers jours ; ils ont été comparés à ceux qui sont demeurés en vie durant ce laps de temps.
La pression artérielle systolique (100 ± 39,6 vs 120,5 ± 26,9 mm Hg ; p=0,0004) et diastolique (58,3 ± 24,1 vs 74 ± 16,3 mm Hg ; p <0,0001) à l’admission des sujets décédés était significativement plus basse que celle des patients qui ont survécu.
Les patients décédés avaient plus souvent des antécédents d’infarctus du myocarde (32,9 % vs 25,2 % ; p= 0,04) et plus rarement un trouble du rythme (tachycardie ou fibrillation ventriculaire) justifiant un choc électrique externe (41,8 % vs 60,2 % ; p=0,02).
Enfin, comparés aux survivants, les patients qui ont connu une issue fatale, avaient à l’admission un taux de D-dimères significativement plus élevé (9 113,6 ± 5 979,2 vs 6 121,6 ± 4 597,5 mg/l ; p= 0,005) et un taux d’hémoglobine significativement plus faible (12,6 ± 2,7 vs 13,9 ± 1,7 ; p= 0,0009).
En analyse de régression logistique multivariée, un taux de D-dimères > 5 205 mg/l (odds ratio [OR] 5,7 ; intervalle de confiance [IC] 95 % [1,22 à 26,69]) et la valeur du taux d’hémoglobine (OR 1,66 ; IC 95 % [1,13 à 2,43]) étaient des facteurs prédictifs puissants et indépendants de mortalité de toute cause à court terme.
En conclusion, cette étude montre pour la première fois que les patients qui ont, lors de leur admission à l’hôpital au décours d’un arrêt cardiaque survenu en dehors du milieu hospitalier, un taux élevé de D-dimères sont exposés, dans les 30 jours, à un risque de décès de toute cause supérieur à celui des patients dont le taux de D-dimères est plus faible. Dans cette situation, le taux de D-dimères s’est avéré être un facteur prédictif indépendant de la mortalité totale à court terme.
le 21 08 2013, Dr Robert Haïat (source JIM)
Szymanski FM et coll. :Usefulness of the D-Dimer Concentration as a Predictor of Mortalityin Patients With Out-of-Hospital Cardiac Arrest. Am J Cardiol., 2013 ; 112 : 467-471.
Les dernières actualités 2013 sur l’arrêt cardio-respiratoire. Congrès de la SFAR 2013
A noter le travail suivant, lu sur les AFAR de septembre 2013, volume 32, n° hors série 1- p.A1-A440 :
– Récupération d’un épisode hypoxique aigu : effet délétère de l’oxygène pur sur la mémoire de travail
Annales Françaises d’Anesthésie et de Réanimation, Volume 32, Supplement 1, September 2013, Page A404
C. Malle, M. Guillard, P. Colin, J. Bompard, C. Damiot, P. Van Beers, P. Quinette, M. Laisney, F. Eustache, C. Piérard, C. Bourrilhon
Les auteurs avancent l’hypothèse que « l’oxygène pur entraîne une vasoconstriction massive des artères cérébrales, empêchant de façon paradoxale une oxygénation efficace du cerveau, notamment des structures nécessaires au fonctionnement mnésique (lobe frontal, lobe temporal interne). Dans le cadre d’une prise en charge en réanimation d’un arrêt cardiaque, on peut s’interroger sur la vitesse à laquelle la réoxygénation du patient devrait être effectuée pour éviter ce phénomène. ».
Enfin pour poursuivre sur la nocivité de l’oxygène, voici un extrait de la communication au congrès de la SFAR 2013. L’article dans son intégralité est à lire ci-dessus : Mise au point sur l’arrêt cardiaque en 2013
« Il a été montré dans sur plusieurs modèles expérimentaux que le retour d’une activité circulatoire spontanée (RACS) est associé à une production « flash » de radicaux libres d’oxygène, et, consécutivement, les tissus ayant une pression partielle en oxygène élevée (PO 2 ) pendant cette période critique sont susceptibles d’accentuer encore la production de radicaux libres d’oxygène, et donc les lésions cellulaires d’origine oxydative. De plus, il est connu que l’hyperoxie provoque une vasoconstriction coronaire, une diminution du débit sanguin myocardique, et une diminution de la consommation en oxygène du myocarde.
En termes de stratégies d’oxygénation pendant la RCP, les preuves scientifiques sont insuffisantes à ce jour pour déterminer si la ventilation avec une FiO 2 de 100 % est bénéfique ou au contraire délétère. A contrario, après RACS, les données scientifiques disponibles suggèrent que la ventilation avec une FiO2 élevée serait délétère, même si les preuves formelles font défaut.
Ainsi, deux études rétrospectives de grande ampleur ont été publiées récemment. Le premier travail est celui de Kilgannon et al. pour le groupe EMShockNet Investigators, publié dans le JAMA en 2010, qui a analysé de manière rétrospective un registre de 6326 patients hospitalisés en réanimation après AC dans 120 hôpitaux américains (« Project IMPACT »). La mortalité hospitalière était significativement
augmentée dans le groupe hyperoxique (PaO 2 > 300 mmHg), égale à 63 % (odd ratio = 1,48), versus 57 % dans le groupe hypoxique (PaO 2 < 60 mmHg) et 44 % dans le groupe normoxique (60 mmHg < PaO 2 < 300 mmHg). Une étude très similaire à la précédente a été publiée par Bellomo et al. pour le groupe Study of Oxygen in Critical Care, à partir d’un registre de 12108 patients hospitalisés en réanimation après AC dans 125 hôpitaux d’Australie et de Nouvelle-Zélande. Avec les mêmes critères d’inclusion et la même classification des 18 patients en hyperoxique, normoxique et hypoxique que celle de Kilgannon et al., ces auteurs
ont l’augmentation de la mortalité dans le groupe hyperoxique par rapport au groupe normoxique (59 % versus 47 %, p < 0,00001).
Alors qu’aucun essai clinique prospectif randomisé n’a réellement déterminé si une stratégie précoce de contrôle de l’oxygénation améliore ou non le pronostic des patients après AC , il faut souligner que les recommandations 2010 de l’AHA et de l’ERC, en se basant à l’époque uniquement sur le seul travail rétrospectif de Kilgannon et al., ont d’emblée
préconisé une stratégie de contrôle de l’oxygénation chez les patients en post-AC, avec une FiO 2 devant être adaptée pour obtenir une SpO 2 entre 94 % et 98 %.
L’impact d’une telle stratégie, en particulier si elle est mise en œuvre dès la phase phéhospitalière, reste cependant encore à démontrer en terme de bénéfice sur les pronostics neurologique et de survie. »
– Mise au point sur l’arrêt cardiaque en 2013
Romain Jouffroy, Pierre Carli, Benoît Vivien
Samu de Paris, Département d’Anesthésie Réanimation, Hôpital Necker – Enfants Malades, 149 Rue de Sèvres,
75730 Paris Cedex 15, Université Paris Descartes – Paris 5, Paris, France.
- NDLR : Le sujet est d’importance, car il pourrait changer la prise en charge de l’ACR.
On connait déjà les effets délétères de l’oxygène lors de l’anesthésie, (4-5-6-7e articles) les habitudes vont donc devoir changer. Attendons toutefois la poursuite des études qui valideront les adaptations éventuelles.
A suivre... (AB)
Comment la Suède est parvenue à tripler les chances de survie à un arrêt cardiaque grâce à un simple service de SMS
par Mylène Vandecasteele
La Suède a trouvé une méthode très efficace pour venir en aide aux personnes souffrant de crises cardiaques, rapporte le site Quartz.
Le programme SMSlivräddare gère un réseau de 9.600 volontaires qui ont suivi une formation en réanimation cardio-respiratoire. Lorsqu’un résident de Stockholm appelle le 112 pour une urgence cardiaque, un SMS est adressé à tous les membres se trouvant dans un rayon de 500 mètres par rapport à la victime du malaise.
Le volontaire peut alors se rendre rapidement chez cette personne pour pratiquer un massage cardiaque. Les chances de survivre à un arrêt cardiaque chutent de 10% à chaque minute, et la vitesse d’intervention est donc cruciale pour le pronostic vital de la victime.
« Les services d’urgence traditionnels, et en particulier les ambulances, ont des problèmes dans la région de Stockholm », explique le docteur Mårten Rosenqvist, un professeur de cardiologie qui est aussi le porte-parole de ce réseau. Les ambulances sont en effet peu nombreuses, elles sont polyvalentes, et les nombreux embouteillages dans la capitale suédoises compromettent leur rapidité d’intervention lorsqu’elles sont disponibles.
Du coup, leur délai moyen d’arrivée sur les lieux est de 8 minutes, et dans 54% des cas, les volontaires du réseau sont plus rapides qu’elles. Les policiers et les pompiers ont également été formés pour porter secours aux victimes d’arrêt cardiaque, mais bien souvent, les membres du réseau arrivent également avant eux.
Grâce à de multiples techniques, dont celle-ci, le Comté de Stockholm a fait progresser le taux de survie après un arrêt cardiaque de 3% à près de 11% sur la dernière décennie.

Près de 200.000 Suédois ont suivi une formation en réanimation cardio-respiratoire, et le réseau compte bien s’appuyer sur cette population pour se développer en recrutant de nouveaux membres.
La formule suscite de l’intérêt dans d’autres pays, comme en Ecosse, où l’on envisage de monter un programme similaire.
(source : m.express.be)
Arrêt cardiaque extrahospitalier : le froid protège
11/02/2014
Dans une précédente étude publiée en 2008 (Adrie C et coll., Intensive care Med), l’incidence de mort encéphalique après arrêt cardiaque extrahospitalier récupéré était de 16 %.
Dans ce travail rétrospectif ayant inclus 166 patients admis en réanimation au centre hospitalier sud francilien de 2006 à 2012, ce taux est de 12 %. L’âge moyen des patients était de 57 ans+/-15 ans, 2/3 étaient des hommes et la cause de l’arrêt était cardiaque dans 54 % des cas.
L’hypothermie thérapeutique s’avère être un facteur protecteur d’évolution vers une mort encéphalique (odds ratio = 0,34 ; intervalle de confiance à 95 % [IC95] de 0,12 à 0,93 ; p 0,035) et l’hypoglycémie pendant la première semaine de prise en charge, un facteur de risque (OR = 4,1 ; IC95 de 1,3 à 13 ; p = 0,014).
Dr Isabelle Birden (JIM)
Références
Rodrigues A et coll. : Facteurs pronostiques d’évolution vers la mort encéphalique après arrêt cardiaque extrahospitalier récupéré. 42e congrès international de la Société de réanimation de langue française (Paris) : 15-17 janvier 2014.
De l’adrénaline en cas d’arrêt cardiaque non choquable…et vite !
le 8 juin 2014
La défibrillation externe est désormais pratiquée couramment pour la réanimation cardio-respiratoire, tant dans les hôpitaux qu’à l’extérieur. Tous les arrêts cardiaques ne relèvent toutefois pas de l’utilisation du défibrillateur.
L’asystolie et la dissociation électromécanique sont à l’origine d’arrêts non « choquables ». Selon les auteurs d’une étude publiée récemment par le British Medical Journal, ils seraient plus fréquemment en cause que la fibrillation ou la tachycardie ventriculaires dans les arrêts cardiaques survenant à l’hôpital et leur incidence serait même en augmentation.
Pour ces cas d’arrêts non choquables, l’American Heart Association préconise l’utilisation de l’adrénaline. De nombreuses controverses persistent quant à la dose à administrer, quant au timing de l’injection et jusqu’à son utilisation elle-même.
Une équipe états-unienne, déplorant le manque de travaux consacrés aux arrêts non choquables, a réalisé une analyse post-hoc de données concernant des patients victimes d’un arrêt cardiaque au sein des hôpitaux. L’objectif de l’étude était de déterminer si les chances de rétablissement de la circulation, la survie et la survie sans séquelles neurologiques étaient améliorées par l’administration précoce d’adrénaline. Pour cela, les auteurs ont analysé les dossiers de plus de 25 mille patients victimes d’un arrêt cardiaque par asystolie ou dissociation électromécanique et dont la réanimation comprenait l’administration d’adrénaline.
Chaque minute compte
La première dose d’adrénaline est administrée en moyenne dans les 3 minutes suivant l’arrêt cardiaque et 3 doses sont administrées en moyenne. Le retour à une circulation spontanée survient chez près de la moitié des patients (49 %), mais seulement 27 % survivent jusqu’à 24 heures, 10 % sortent en vie de l’hôpital, 7 % avec un pronostic neurologique favorable.
A chaque minute supplémentaire du délai d’administration de l’adrénaline correspond une réduction des chances de survie, quel que soit le délai de mise en route de la réanimation. La survie décroit par paliers avec l’allongement du délai d’administration : de 12 % pour les patients qui ont reçu l’adrénaline dans les 3 premières minutes, le taux de survie à la sortie de l’hôpital passe à 11 % pour ceux qui l’on reçue entre 4 et 6 minutes, à 10 % pour l’administration entre 7 et 9 minutes et à 8 % au delà de 9 minutes. La survie sans séquelles neurologiques suit les mêmes tendances.
L’adrénaline agit comme un puissant vasoconstricteur périphérique et comme vasodilatateur coronaire. L’augmentation de la pression de la perfusion coronaire qui en résulte paraît avoir un rôle important dans le rétablissement de la circulation spontanée, ce qui semble confirmé par les résultats de cette étude. Une étude réalisée en 2009 avait conclu à l’inefficacité de l’adrénaline dans les arrêts cardiaques, mais il s’agissait d’arrêts survenus en dehors de l’hôpital et le délai d’administration était supérieur à 10 minutes. Notons toutefois qu’il s’agit ici d’une analyse rétrospective et l’existence de biais ne peut être exclue.
(Dr Roseline Péluchon source JIM)
– Références
Donnino MW et coll. : Time to administration of epinephrine and outcome
after in-hospital cardiac arrest with non-shockable rhythms : retrospective analysis of large in-hospital data registry. BMJ 2014 ;348:g3028 doi : 10.1136/bmj.g3028
Quel pronostic à 3 mois après arrêt cardiaque au bloc opératoire ?
Les investigateurs d’une étude rétrospective multicentrique ont inclus les patients réanimés avec succès après un arrêt cardiaque per-opératoire, puis admis dans 11 services de réanimation français entre 2000 et 2013, afin de déterminer leur pronostic fonctionnel à 3 mois. L’évolution à 90 jours était jugée favorable si le score Cerebral Performance Category (CPC Scale) était de 1 (Bonne performance cérébrale) : patient conscient, alerte, capable de travailler, pouvant présenter un déficit neurologique ou psychologique léger) ou de 2 (Déficit cérébral modéré) : patient conscient, avec une fonction cérébrale satisfaisante pour les activités de la vie courante, capable de travailler dans un environnement protégé.
Parmi les 140 sujets inclus (79 hommes ; âge moyen 60 ans), 93,6 % avaient eu une anesthésie générale, 57,1 % une chirurgie en urgence, et chez 52,1 % des patients, l’arrêt cardiaque est survenu au cours de la chirurgie. Les anomalies rythmiques enregistrées initialement étaient les suivantes : asystolie (52,1 % des cas), dissociation électro-mécanique (31,4 %) ou fibrillation/tachycardie ventriculaire (16,4 %). L’arrêt cardiaque a été immédiatement suivi de la réanimation cardio-pulmonaire, mais il a fallu 10 minutes en moyenne (5 – 20 min) pour la reprise d’une activité circulatoire spontanée. Un choc post-arrêt cardiaque a été rapporté chez 81,4 % des patients. L’arrêt cardiaque au bloc opératoire était dû essentiellement à des complications préopératoires (27,9 %) ou liées à l’anesthésie (27,9 %) ou chirurgicales (25,7 %).
La mortalité post-arrêt cardiaque était de 45,7 % en réanimation et de 48,6 % à 3 mois.
A 90 jours, 45,3 % patients présentaient une évolution favorable, avec un score CPC de 1 - 2. Indépendamment du score CPC, les facteurs pronostiques étaient les suivants : un score Logistic Organ Dysfunction faible à J1 (OR [odds ratio] = 0,78/point ; intervalle de confiance à 95 % [IC95] de 0,71 à 0,87 ; p = 0,0001), une fibrillation/tachycardie ventriculaire initiale (OR = 4,78 ; IC95 de 1,38 à 16,53 ; p = 0,013) et l’absence d’administration d’adrénaline lors du syndrome post-arrêt cardiaque (OR = 3,14 ; IC95 de 1,29 à 7,65 ; p = 0,012).
Au total, près de la moitié des patients (45 %) des patients réanimés avec succès après un arrêt cardiaque au bloc opératoire présentent dans cette étude une évolution favorable à 3 mois. Les principaux facteurs associés au pronostic sont directement liés aux caractéristiques de l’arrêt cardiaque et du syndrome post-arrêt cardiaque.
Véronique Canac JIM.fr
RÉFÉRENCES
Constant A.-L. et coll. : Déterminants du pronostic fonctionnel à 3 mois des arrêts cardiaques au bloc opératoire. Congrès National de la Société Française d’Anesthésie et de Réanimation 2014 (Paris) : 18-20 septembre 2014.
Mechanical versus manual chest compressions in out-of-hospital cardiac arrest : a meta-analysis.
La possibilité d’obtenir un retour à une circulation spontanée avec des dispositifs de compression thoracique mécaniques est significativement améliorée par rapport aux compressions thoraciques manuelles. Les probabilités de retour à une circulation spontanée avec le dispositif de réanimation cardio-respiratoire à bande était 1,6 fois supérieure à la réanimation cardio-respiratoire manuelle. La robustesse de ces résultats doit être testé par de grands essais cliniques randomisés (Dr Didier THIERCELIN)
Crit Care Med. 2013 Jul ;41(7):1782-9. doi : 10.1097/CCM.0b013e31828a24e3.
Mechanical versus manual chest compressions in out-of-hospital cardiac arrest : a meta-analysis.
Westfall M1, Krantz S, Mullin C, Kaufman C.
A voir l’autopulse
Le LUCAS (Lund University Cardiac Arrest System)
- OBJECTIVE :
The objective of this study was to conduct a meta-analysis of literature examining rates of return of spontaneous circulation from load-distributing band and piston-driven chest compression devices as compared with manual cardiopulmonary resuscitation.
- DATA SOURCES :
Searches were conducted in MEDLINE, the ClinicalTrials.gov registry, and bibliographies on manufacturer websites for studies written in English.
- STUDY SELECTION :
Selection criteria for the meta-analysis required that studies must be human controlled (randomized, historical, or case-control) investigations with confirmed out-of-hospital cases.
- DATA EXTRACTION :
A total of 12 studies (load-distributing band cardiopulmonary resuscitation versus manual cardiopulmonary resuscitation = 8, piston-driven cardiopulmonary resuscitation versus manual cardiopulmonary resuscitation = 4), comprising a total of 6,538 subjects with 1,824 return of spontaneous circulation events, met the selection criteria.
- DATA SYNTHESIS :
Random effects models were used to assess the relative effect of treatments on return of spontaneous circulation. Compared with manual cardiopulmonary resuscitation, load-distributing band cardiopulmonary resuscitation had significantly greater odds of return of spontaneous circulation (odds ratio, 1.62 [95% CI, 1.36, 1.92], p < 0.001). The treatment effect for piston-driven cardiopulmonary resuscitation was similar to manual cardiopulmonary resuscitation (odds ratio, 1.25 [95% CI, 0.92, 1.68] ;p = 0.151). The corresponding difference in percentages of return of spontaneous circulation rates from cardiopulmonary resuscitation was 8.3% for load-distributing band cardiopulmonary resuscitation and 5.2% for piston-driven cardiopulmonary resuscitation. Compared with manual cardiopulmonary resuscitation, combining both mechanical cardiopulmonary resuscitation devices produced a significant treatment effect in favor of higher odds of return of spontaneous circulation with mechanical cardiopulmonary resuscitation devices (odds ratio, 1.53 [95% CI, 1.32, 1.78], p < 0.001).
- CONCLUSION :
The ability to achieve return of spontaneous circulation with mechanical chest compression devices is significantly improved when compared with manual chest compressions. In the case of load-distributing band cardiopulmonary resuscitation, it was superior to manual cardiopulmonary resuscitation as the odds of return of spontaneous circulation were over 1.6 times greater. The robustness of these findings should be tested in large randomized clinical trials.
The prognostic value of end tidal carbon dioxide during cardiac arrest : A systematic review
Resuscitation, Volume 84, Issue 11 , Pages 1470-1479, November 2013
Les valeurs d’ETCO2 sont corrélées avec la probabilité de RACS et la survie, elles ont donc une valeur pronostique. Bien que certaines valeurs d’ETCO2 (< à 1.33 kPa soit < à 10 mmHg) semble être un critère prédictif fiable de mortalité, leur utilité pour prédire le résultat lors de la RCP n’est pas totalement établie. Par conséquent, ces valeurs d’ETCO2 ne peuvent pas être utilisés comme facteur prédictif de mortalité à eux seuls.
Valeurs normales d’EtCO2 : 30 à 43 mmHg | 4.0 à 5.7 kPa (Dr Didier THIERCELIN)
The prognostic value of end tidal carbon dioxide during cardiac arrest : A systematic review
Omar Toumaemailemail, Mark Davies
Received : June 10, 2013 ; Received in revised form : July 3, 2013 ; Accepted : July 9, 2013 ; Published Online : July 22, 2013
DOI : http://dx.doi.org/10.1016/j.resuscitation.2013.07.011
Abstract
- Introduction
Cardiac arrest is a common presentation to the emergency care system. The decision to terminate CPR is often challenging to heath care providers. An accurate, early predictor of the outcome of resuscitation is needed. The purpose of this systematic review is to evaluate the prognostic value of ETCO2 during cardiac arrest and to explore whether ETCO2 values could be utilised as a tool to predict the outcome of resuscitation.
- Method
Literature search was performed using Medline and EMBASE databases to identify studies that evaluated the relationship between ETCO2 during cardiac arrest and outcome. Studies were thoroughly evaluated and appraised. Summary of evidence and conclusions were drawn from this systematic literature review.
- Results
23 observational studies were included. The majority of studies showed that ETCO2 values during CPR were significantly higher in patients who later developed ROSC compared to patients who did not. Several studies suggested that initial ETCO2 value of more than 1.33 kPa is 100% sensitive for predicting survival making ETCO2 value below 1.33 kPa a strong predictor of mortality. These studies however had several limitations and the 100% sensitivity for predicting survival was not consistent among all studies.
- Conclusion
ETCO2 values during CPR do correlate with the likelihood of ROSC and survival and therefore have prognostic value. Although certain ETCO2 cut-off values appears to be a strong predictor of mortality, the utility of ETCO2 cut-off values during CPR to accurately predict the outcome of resuscitation is not fully established. Therefore, ETCO2 values cannot be used as a mortality predictor in isolation.
- Abbreviations :
ETCO2 (end tidal carbon dioxide), CPR (cardiopulmonary resuscitation), ROSC (return of spontaneous circulation), RCT (randomised controlled trial), IQR (interquartile range), ED (emergency department), kPa (kiloPascal), CI (confidence interval), EMS (emergency medical services), PEA (pulseless electrical activity), BP (blood pressure), PPV (positive predictive value), NPV (negative predictive value), OR (odds ratio), MAP (mean arterial pressure), VF (ventricular fibrillation), VT (ventricular tachycardia), SD (standard deviation)
The Merits of Mechanical CPR
Do mechanical devices improve compression consistency and resuscitation outcomes ?
By David P. Keseg, MD, FACEP | From the EMS State of the Science 2012Issue
Approximately 460,000 individuals die every year from out-of-hospital cardiac arrest (OHCA).(1) Studies have consistently shown only an average of 5–15% of patients treated with standard CPR survive cardiac arrest, and providing optimal blood flow to a patient in cardiac arrest by performing quality, uninterrupted CPR is uniformly thought to have a positive impact on improving overall survival.(2,3)
The quality of CPR has been an underappreciated factor and is only now beginning to emerge as an important aspect of successful resuscitation. Manual chest compressions are often done incorrectly, especially in the back of a moving ambulance, and incorrect chest compression can negatively impact survival.(4,5)
Fortunately, there are tools that hold promise for helping providers overcome these inaccuracies : mechanical CPR devices.
– The Problem with Manual CPR
The quality of CPR is an important factor that contributes to survival in sudden cardiac arrest. In one experimental study, pigs received 4 minutes of VF and then 9 minutes of CPR before defibrillation. In the group that received suboptimal compressions (1.5 inches depth and 80 per minute), two out of nine pigs survived ; in the group that received optimal compressions (2 inches depth and 100 per minute), eight of nine pigs survived.(6)
The study of adult patients from the Resuscitation Outcomes Consortium Cardiac Arrest Epistry with confirmed ventricular fibrillation (VF) or ventricular tachycardia (VT) has shown that increasing chest compression fraction (hands-on time) during out-of-hospital resuscitation of patients with VF/VT is an independent determinant of survival to hospital discharge.(7) However, three human observational studies showed that interruptions of chest compressions were common, averaging 24% to 57% of the total arrest time.(8)
Interrupting CPR can result in precious seconds lost in trying to “reprime” the pump and results in pooling of blood in the right ventricle. In a study looking at this important element of the pathophysiology of cardiac arrest, VF was induced in air-ventilated pigs, after which ventilation was withdrawn. During the first 3 minutes of VF, arterial blood was transported to the venous circulation, with the consequence that the left ventricle emptied and the right ventricle became greatly distended.
It took 2 minutes of mechanical CPR to re-establish an adequate coronary perfusion pressure, which was lost when interrupted. In this pig model, VF caused venous congestion, an empty left heart, and a greatly distended right heart within 3 minutes. Adequate heart massage before and during defibrillation greatly improved the likelihood of return of spontaneous circulation (ROSC).(9)
It is widely accepted that one of the best predictors of ROSC is attaining a coronary perfusion pressure (CPP) of more than 15 mm Hg in animals and humans.(10–18) Every interruption of CPR causes the CPP to drop immediately.In the same pig study referenced above, when VF was induced, CPP fell from 60 mmHg to 15 mmHg in 15 seconds and continued to plummet into negative numbers. After CPR was restarted, the CPP remained negative for the first minute ; it took 90 seconds for it to get back up to 15 mmHg.
Another pig study demonstrated that mean CPP was 20 mmHg in the mechanical group compared to around 5 mmHg in the manual group. All eight pigs in the mechanical group achieved ROSC, as compared with just three pigs in the manual group.(19)
With manual CPR, many factors come into play, including fatigue, physical abilities, focus on several simultaneous tasks, poor-quality CPR during transportation on a stretcher and in the back of a transport vehicle, interruptions during movement of patient and variations in technique and training.
Just maintaining the proper rate is a major challenge. In one study, it was demonstrated that manual CPR resulted in a rate of less than 80 compressions/minute 37% of the time.(20) Other studies looked at the challenges in performing correct CPR in various settings. They found the following percentages of correctly performed CPR :
- 54–78% on the floor ;
- 46% in the back of a moving ambulance ; and
- 21% while transporting on a stretcher.(21,22)
Besides the poor-quality CPR that occurs in the back of a moving ambulance, the risk of injury to the crew members is unacceptable. It has been reported that ambulance personnel who perform CPR in a moving ambulance are at least four times more like to have a fatal or incapacitating injury than personnel who are restrained.
Mechanical CPR allows high-quality CPR to be performed while EMS personnel are restrained ; this reduces risk of injury to the crew.(23,24) Restrained ambulance occupants involved in a crash have been shown to have 3.77 times lower risk of fatality and 6.49 times lower risk of incapacitating injury than unrestrained occupants.(24)
– Consistent-Quality CPR
The use of automatic mechanical CPR devices can provide a consistent rate and depth of compression and is one way of improving the quality of chest compression and contributing to EMS personnel safety.
There is compelling physiological and animal data suggesting that mechanical chest-compression devices are more effective than manual CPR. At best, standard manual CPR produces coronary and cerebral perfusion that is just 30% of normal.(25)
Some studies that demonstrate the advantages of mechanical CPR devices include :
- • Increased brain flow by as much as 60% vs. manual measured in pigs.(26,27)
- • Adequate heart pressures—exceeding 15 mmHg in pigs19 and humans—significantly improved over manual CPR.(28,29)
- • Increased EtCO2 levels in prehospital cluster randomized patients.(30)
- • Increased hands-on times to up to 90% of the time—significantly improved over manual.(31)
A study from Kramer-Johansen et al states, “The poorer results with sinusoidal than trapezoidal chest compressions add to the arguments that mechanical chest compressions can ensure better quality CPR for more than short intervals of time, unless the logistics around applying a mechanical device has too many negative effects.”(23)
Another advantage of mechanical CPR : it can allow for defibrillation during compressions. In a study on the LUCAS device, it showed that defibrillations did not compromise CPR and can be delivered during ongoing mechanical compressions without any pauses.(32)
These devices are also helpful in maintaining perfusion during cardiac arrest while undergoing a cardiac catheterization interventional procedure. The AHA 2010 Guidelines (Part 12 : Cardiac Arrest in Special Situations) state : “Mechanical chest compression devices have been used successfully in an animal model and adult humans to provide maintenance of circulation in cardiac arrest while continuing a percutaneous coronary procedure. It is reasonable to use mechanical CPR during PCI (Class IIa, LOE C).”(33)
– Mechanical CPR Concerns
Mechanical CPR is a recent development and as such, the literature around its effect on outcomes is still evolving. Not everyone is a fan of mechanical CPR. A recent systematic literature review of mechanical CPR devices compared to manual CPR during OHCA and ambulance transport concluded that there was insufficient evidence to support or refute the use of mechanical CPR devices in these settings. The study also said that while there was some low-quality evidence suggesting that mechanical CPR can improve consistency and reduce interruptions in chest compressions, there is no evidence that mechanical CPR devices improve survival and may worsen neurological outcome.(34)
One area of concern with mechanical CPR devices has been the time off the chest while applying the device. However, in our experience with the LUCAS device in Columbus, Ohio, we have found that application takes only 15–60 seconds and that the time off the chest is minimal. In addition, it is important to take into account the total time on and off the chest. In a prehospital real-use study, the hands-off ratio with manual CPR was on average 22% ; however, with mechanical CPR it was just 9%, as measured over the entire resuscitation episodes of approximately 33–40 minutes.
The interruptions in manual CPR increased from 19% on the scene to 27% during transport, whereas those with the mechanical CPR device stayed at the same low ratio (8–10%) both on scene and during transport.(34)
Another more practical concern is the cost of these devices. They can cost nearly the same as a monitor/defibrillator, a cost that many feel is too high for a mechanical device that is not as technology-packed as a cardiac monitor. In addition, one unit sold in the U.S., the ZOLL AutoPulse, has a one-time use band that must be replaced after each use ; and this replacement cost is not currently reimbursed by most insurance agencies.
– Types of Mechanical CPR Devices
There are several types of mechanical CPR devices.
Piston CPR Devices : Piston compression devices use battery power (e.g., the LUCAS 2 from Physio-Control) or pneumatic power derived from compressed oxygen (e.g., the LifeStat from Michigan Instruments, which also features an associated integrated ventilator). Early studies found that mechanical piston CPR improved hemodynamic parameters, but not survival.(35–38) However, these studies were performed prior to the latest AHA guidelines and before crews began using compressions-only CPR, early adult IO (EZ-IO) establishment, impedance threshold devices (ResQPOD), therapeutic hypothermia and a “pit crew” approach to resuscitation.
Piston chest compression devices have been shown to be actually less damaging than manual CPR.(39,40) Trauma, such as rib fractures, is an occasional occurrence in CPR and a complication of this and other mechanical devices.
The 2010 AHA Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science state, “There is insufficient evidence to support or refute the routine use of mechanical piston devices in the treatment of cardiac arrest. Mechanical piston devices may be considered for use by properly trained personnel in specific settings for the treatment of adult cardiac arrest in circumstances (e.g., during diagnostic and interventional procedures) that make manual resuscitation difficult (Class IIb, LOE C).”(41)
However, EMS insiders believe that the positive results being realized by EMS systems using mechanical CPR devices applied early and efficiently ; the move to compressiond-only CPR and its proven efficacy ; and the results of Dr. Idris’ study (see p. 4 of this supplement), which shows the need to keep compressions within a defined range of 100–120 compressions per minute, will result in a stronger position for mechanical CPR in the future.
Active Compression-Decompression (ACD) Devices : This piston technique, not yet approved for use in the U.S., integrates a suction cup that allows for active return of the chest and provides both active chest compression and active chest decompression (ACD-CPR).
A 2005 study demonstrated that incomplete chest recoil during CPR worsens hemodynamics. The study, although performed in piglets, indicated that leaning on the chest during CPR and not allowing the chest to fully expand on the upstroke led to worse systolic blood pressure, worse coronary perfusion pressure and substantially reduced myocardial blood flow.(42)
Load-Distributing Band (LDB) : The ZOLL AutoPulse device uses a load-distributing band that is placed around the patient’s chest and circumferentially tightens and loosens around the patient, distributing the force evenly to generate changes in intrathoracic pressure.
Initial studies of the device had found improved hemodynamic parameters and coronary perfusion pressures as well as improved prehospital survival to the emergency department.(43–47) Recent trials showed improved hemodynamics, with coronary perfusion pressures above the level generally associated with improved survival, as well as improvement in survival to arrival at the emergency department when compared with manual CPR.(17,43)
A multi-site cluster-randomized trial (ASPIRE) that the Columbus (Ohio) Division of Fire participated in was terminated early due to a lack of benefit and apparent harm.(48) It is believed that site-specific factors had led to the poorer results,49 and further clinical research is still ongoing.
However, in the 2006 JAMA article, the authors looked at 783 adults with non-traumatic cardiac arrest in the prehospital setting.(49) They compared resuscitation outcomes before and after switching over their urban EMS system to a load-distributing band (LDB) CPR device. They compared 499 patients in the manual CPR phase and 284 patients in the LDB CPR phase. The LDB device was placed on 210 out of the 284 patients in this last phase.
Rates for ROSC and survival were increased with LDB CPR compared with manual CPR. Survival to hospital admission was 20.9% in the LDB CPR group vs. 11.1% in the manual CPR group, and survival to hospital discharge was 9.7% vs 2.9% respectively.
In secondary analysis of the 210 patients on whom the LDB device was applied, 38 patients (18.1%) survived to hospital admission (95% CI, 13.4%–23.9%) and 12 patients (5.7%) survived to hospital discharge (95% CI, 3.0%–9.3%). Among patients in the manual CPR and LDB CPR groups who survived to hospital discharge, there was no significant difference between groups in cerebral performance category (P=.36) or overall performance category (P=.40).
Their final conclusion : Compared with resuscitation using manual CPR, a resuscitation strategy using LDB CPR on EMS ambulances is associated with improved survival to hospital discharge in adults with out-of-hospital nontraumatic cardiac arrest.
According to the 2010 AHA Guidelines, “The LDB may be considered for use by properly trained personnel in specific settings for the treatment of cardiac arrest (Class IIb, LOE B). However, there is insufficient evidence to support the routine use of the LDB in the treatment of cardiac arrest.”(41)
– The Columbus Experience
The Columbus (Ohio) Division of Fire has had the opportunity to use and evaluate several types of mechanical CPR devices. We used the Thumper devices in the 1970s and 1980s, and we were one of the participating systems in the ASPIRE trial, which provided exposure to the Autopulse device.
In July 2011, we put LUCAS devices on three of our EMS officer vehicles. In the first six months of usage, we used the devices 71 times. Although this was not a scientific study, our average ROSC rate with manual CPR was 30.5% and our hospital discharge rate was just 11.1%. With the LUCAS device it was 19% and 2.3%.
During the first six months of 2012, the ROSC rate and hospital discharge rate with manual CPR was 33% and 12% respectively and with the LUCAS it was 30% and 4%.
Our results are not as positive as some other systems that have mechanical CPR devices on all of their ALS vehicles because the LUCAS devices were only available on our EMS officer vehicles. Although manual CPR had been going on from the start of each arrest, the device was being applied late into most cardiac arrests. It was also being applied to patients who had not quickly converted from a ventricular fibrillation or ventricular tachycardia rhythm.
The Columbus Department of Fire EMS staff has a favorable attitude about mechanical CPR devices. The advantages in terms of job enhancement have already been discussed. In a survey we conducted, our EMS personnel reported the following :
• 60% of providers surveyed said application time for the LUCAS device was less than 30 seconds ; 40% said it was 30–60 seconds.
• 100% of providers surveyed said the LUCAS 2 device makes the treatment of cardiac arrest patients in the field go smoother than with manual CPR.
• 100% of providers surveyed said they perceived that they obtain ROSC (pulses) more often on patients that have the LUCAS device applied than with manual CPR.
• 100% of providers surveyed said they see no drawbacks to using mechanical CPR in the field.
• Responders identified the following advantages to using the LUCAS device in the field : It gives them more time to focus on other skills and patient care ; it is safer for transport in the back of the medic (no one standing to perform CPR) ; it can be applied rapidly and, once applied, provides consistent CPR with no interruptions.
– Summary
In the Cochrane review, a large literature review of randomized controlled trials (RCTs), cluster RCTs and quasi-randomized studies that compared mechanical chest compressions to manual chest compressions, the authors conclude : “There is insufficient evidence from human RCTs to conclude that mechanical chest compressions during cardiopulmonary resuscitation for cardiac arrest are associated with benefit or harm. Widespread use of mechanical devices for chest compressions during cardiac is not supported by this review. More RCTs that measure and account for CPR process in both arms are needed to clarify the potential benefit from this intervention.”(50)
Further studies are needed to truly determine the efficacy of mechanical CPR devices. The LINC study, a large RCT comparing LUCAS to manual CPR, is ongoing and expected to complete enrollment in the next few months. The LINC trial is a prospective randomized multicenter study where LUCAS will be used with simultaneous defibrillation compared to manual chest compressions. The study is being conducted in first-tier systems, where LUCAS always will be placed in the first-arriving ambulance.
There also has been promising research showing benefit of Active Compression Decompression CPR and it is expected that the LUCAS device and others will utilize this method of CPR in the future. Studies with these devices will also be critical in assessing the overall survival of patients receiving combined mechanical and ACD CPR.
David P. Keseg, MD, FACEP, is the medical director for the Columbus (Ohio) Division of Fire and associate professor of emergency medicine at the Ohio State University Wexner Medical Center. He can be reached at dkeseg@columbus.gov.
Disclosure : The author has reported no conflicts of interest with the sponsors of this supplement.
– References
-* 1. Zheng ZJ, Croft JB, Giles WH, et al. Sudden cardiac death in the United States, 1989 to 1998. Circulation.2001 ;104(18):2158–2163.
- 2. Tunstall-Pedoe H, Bailey L, Chamberlain DA, et al. Survey of 3765 cardiopulmonary resuscitations in British hospitals (the BRESUS Study) : methods and overall results. BMJ. 1992 ;304(6838):1347–1351.
- 3. Halperin HR & Weisfeldt ML. New approaches to CPR. Four hands, a plunger, or a vest. JAMA. 1992 ;267(21):2940–2941.
- 4. Ochoa FJ, Ramalle-Gomara E, Lisa V, et al. The effect of rescuer fatigue on the quality of chest compressions. Resuscitation. 1998 ;37(3):149–52.
- 5. Van Hoeyweghen RJ, Bossaert LL, Mullie A, et al. Quality and efficiency of bystander CPR. Belgian Cerebral Resuscitation Study Group. Resuscitation. 1993 ;26(1):47–52.
- 6. Wu JY, Li CS, Liu ZX, et al. A comparison of 2 types of chest compressions in a porcine model of cardiac arrest. Am J Emerg Med. 2009 ;27(7):823–829.
- 7. Christenson J, Andruskiek D, Everson-Stewart S, et al. Chest compression fraction determines survival in patients with out-of-hospital ventricular fibrillation. Circulation. 2009 ; 120(13):1241–1247.
- 8. Berg RA, Hemphill R, Abella BS, et al. Part 5 : Adult Basic Life Support : 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2010 ;122(18_suppl_3):S690.
- 9. Steen S, Liao Q, Pierre L, et al. The critical importance of minimal delay between chest compressions and subsequent defibrillation : a haemodynamic explanation. Resuscitation. 2003 ;8(3):249–258.
- 10. Halperin HR, Guerci AD, Chandra N, et al. Vest inflation without simultaneous ventilation during cardiac arrest in dogs : improved survival from prolonged cardiopulmonary resuscitation. Circulation. 1986 ;74(6)1407–1415.
- 11. Ralston SH, Voorhees WD, Babbs CF. Intrapulmonary epinephrine during prolonged cardiopulmonary resuscitation : improved regional blood flow and resuscitation in dogs. Ann Emerg Med. 1984 ;13(2):79–86.
- 12. Michael JR, Guerci AD, Koehler RC, et al. Mechanisms by which epinephrine augments cerebral and myocardial perfusion during cardiopulmonary resuscitation in dogs. Circulation. 1984 ;69(4):822–835.
- 13. Kern KB, Ewy GA, Voorhees WD, et al. Myocardial perfusion pressure : a predictor of 24-hour survival during prolonged cardiac arrest in dogs. Resuscitation. 1988 ;16(4):241–250.
- 14. Sanders AB, Ewy GA, Taft TV. Prognostic and therapeutic importance of the aortic diastolic pressure in resuscitation from cardiac arrest. Crit Care Med. 1984 ;(12)871–873.
- 15. Sanders AB, Ogle M, Ewy GA. Coronary perfusion pressure during cardiopulmonary resuscitation. Am J Emerg Med. 1985 ;3(1)11–14.
- 16. Wolfe JA, Maier GW, Newton JR Jr, et al. Physiologic determinants of coronary blood flow during external cardiac massage. J Thorac Cardiovasc Surg. 1988 ;95(3):523–532.
- 17. Paradis NA, Martin GB, Rivers EP, et al. Coronary perfusion pressure and the return of spontaneous circulation in human cardiopulmonary resuscitation. JAMA. 1990 ;263(8):1106–1113.
- 18. McDonald JL. Coronary perfusion pressure during CPR in human beings [abstract]. Ann Emerg Med. 1983 ;12:144.
- 19. Liao Q, Sjöberg T, Paskevicius A, et al. Manual versus mechanical cardiopulmonary resuscitation. An experimental study in pigs. BMC Cardiovasc Disord. 2010 ;10:53.
- 20. Abella BS, Sandbo N, Vassilatos P, et al. Chest compression rates during cardiopulmonary resuscitation are suboptimal : a prospective study during in-hospital cardiac arrest. Circulation. 2005 ;111(4):428–434.
- 21. Stone CK & Thomas SH. Can correct closed-chest compressions be performed during prehospital transport ? Prehosp Disaster Med. 1995 ;10(2):121–123.
- 22. Kim JA, Vogel D, Guimond G, et al. A randomized, controlled comparison of cardiopulmonary resuscitation performed on the floor and on a moving ambulance stretcher. Prehosp Emerg Care. 2006 ;10(1):68–70.
- 23. Kramer-Johansen J, Pytte M, Tomlinson AE et al. Mechanical chest compressions with trapezoidal waveform improve haemodynamics during cardiac arrest. Resuscitation. 2011 ;82(2):213–218.
- 24. Becker L, Zaloshnja E, Levick N, et al. Relative risk of injury and death in ambulances and other emergency vehicles. Accid Anal Prev. 2003 ;35(6):941–948.
- 25. Nolan JP, Soar J, Zideman D, et al. European Resuscitation Council Guidelines for Resuscitation 2010. Section 1. Executive Summary : CPR techniques and devices. Resuscitation. 2010 ;81(10):1219–1276.
- 26. Rubertsson S & Karlsten R. Increased cortical cerebral blood flow with LUCAS ; a new device for mechanical chest compressions compared to standard external compressions during experimental cardiopulmonary resuscitation. Resuscitation. 2005 ;65(3):357–363.
- 27. Jimenez FC, Padro PP, Garcia AS, et al. Cerebral flow improvement during CPR with LUCAS, measured by Doppler. [abstract] Resuscitation. 2011 ;82S1:S1–S34.
- 28. Wagner H, Madsen Hardig B, Harnek J, et al. Aspects on resuscitation in the coronary interventional catheter laboratory. Circulation. 2010 ;122:A91.
- 29. Larsen AI, Hjørnevik A, Bonarjee V, et al. Coronary blood flow and perfusion pressure during coronary angiography in patients with ongoing mechanical chest compression : a report on 6 cases. Resuscitation. 2010 ;81(4):493–497.
- 30. Axelsson C, Karlsson T, Axelsson AB, et al. Mechanical active compression-decompression cardiopulmonary resuscitation (ACD-CPR) versus manual CPR according to pressure of end tidal carbon dioxide (P(ET)CO2) during CPR in out-of-hospital cardiac arrest (OHCA). Resuscitation. 2009 ;80(10):1099–1103.
- 31. Olasveengen TM, Wik L, Steen PA. Quality of cardiopulmonary resuscitation before and during transport in out-of-hospital cardiac arrest. Resuscitation. 2008 ;76(2):185–190.
- 32. Tabereaux PB, Walcott GP, Rogers JM, et al. Activation patterns of Purkinje fibers during long-duration ventricular fibrillation in an isolated canine heart model. Circulation. 2007 ;116(10):1113–1119.
- 33. Vanden Hoek TL, Morrison LJ, Shuster M, et al. Part 12 : Cardiac Arrest in Special Situations : 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2010 ;122(18_suppl_3):S849.
- 34. Ong EH, Mackey KE, Zhang ZC, et al. Mechanical CPR devices compared to manual CPR during out-of-hospital cardiac arrest and ambulance transport : a systematic review. Scand J Trauma Resusc Emerg Med. 2012 ;20(1):39.
- 35. McDonald JL. Systolic and mean arterial pressures during manual and mechanical CPR in humans. Ann Emerg Med. 1982 ; 11(6):292–295.
- 36. Ward KR, Menegazzi JJ, Zelenak RR, et al. A comparison of chest compressions between mechanical and manual CPR by monitoring end-tidal PCO2 during human cardiac arrest. Ann Emerg Med. 1993 ;22(4):669–674.
- 37. Dickinson ET, Verdile VP, Schneider RM, et al. Effectiveness of mechanical versus manual chest compressions in out-of-hospital cardiac arrest resuscitation : a pilot study. Am J Emerg Med. 1998 ;16(3):289–292.
- 38. Taylor GJ, Rubin R, Tucker M, et al. External cardiac compression. A randomized comparison of mechanical and manual techniques. JAMA. 1978 ;240(7):644–646.
- 39. Wik L. Automatic and manual mechanical external chest compression devices for cardiopulmonary resuscitation. Resuscitation. 2000 ;47(1):7–25.
- 40. Allen JR. The use of life aid cardiopulmonary resuscitator—Preliminary report. Br J Clin Pract. 1974 ;28(8):286–288.
- 41. Cave DM, Gazmuri RJ, Otto CW, et al. Part 7 : CPR Techniques and Devices : 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2010 ;122(18_suppl_3):S723.
- 42. Yannopoulos D, McKnite S, Aufderheide TP, et al. Effects of incomplete chest wall decompression during cardiopulmonary resuscitation on coronary and cerebral perfusion pressures in a porcine model of cardiac arrest. Resuscitation. 2005 ;64(3):363–72.
- 43. Timerman S, Cardoso LF, Ramires JA, et al. Improved hemodynamic performance with a novel chest compression device during treatment of in-hospital cardiac arrest. Resuscitation. 2004 ;61(3):273–280.
- 44. Halperin HR, Paradis N, Ornato JP, et al. Cardiopulmonary resuscitation with a novel chest compression device in a porcine model of cardiac arrest : improved hemodynamics and mechanisms. J Am Coll Cardiol. 2004 ; 44(11):2214–2220.
- 45. Halperin H, Berger R, Chandra N, et al. Cardiopulmonary resuscitation with a hydraulic-pneumatic band. Crit Care Med. 2000 ;28(11 suppl):N203–206.
- 46. Duchateau FX, Gueye P, Curac S, et al. Effect of the AutoPulse automated band chest compression device on hemodynamics in out-of-hospital cardiac arrest resuscitation. Intensive Care Med. 2010 ;36(7):1256–1260.
- 47. Casner M, Andersen D & Isaacs SM. The impact of a new CPR assist device on rate of return of spontaneous circulation in out-of-hospital cardiac arrest. Prehosp Emerg Care. 2005 ;9(1):61–67.
- 48. Hallstrom A, Rea TD, Sayer MR, et al. Manual chest compression vs. use of an automated chest compression device during resuscitation following out-of-hospital cardiac arrest : A randomized trial. JAMA. 2006 ;295(22):2620–2628.
- 49. Ong ME, Ornato JP, Edwards DP, et al. Use of an automated, load-distributing band chest compression device for out-of-hospital cardiac arrest resuscitation. JAMA. 2006 ;295(22):2629–2637.
- 50.Brooks SC, Bigham BL, Morrison LJ. Mechanical versus manual chest compressions for cardiac arrest. Cochrane Database Syst Rev. 2011 ;19(1):CD007260.
Le coup de poing sternal est une pratique obsolète
pour ceux qui en doutait encore, malgré l’évidence, un article du JEMS (Journal of Emergency Medical Services) remet les pendules à l’heure.
The Precordial Thump is an Outdated Practice
Karen Wesley, NREMT-P | Keith Wesley, MD, FACEP | From the October 2014 Issue | Wednesday, October 1, 2014
The Research
Nehme Z, Andrew E, Bernard SA, et al. Treatment of monitored out-of-hospital ventricular fibrillation and pulseless ventricular tachycardia utilizing the precordial thump. Resuscitation. 2013 ;84(12):1691–1696.
- The EMS Science
This is a retrospective review of all cardiac arrests managed by the Victorian Ambulance Service in Melbourne, Australia, from 2003 to 2011. EMS providers followed the Australian Resuscitation Council guidelines that are essentially identical to those of the American Heart Association.
The researchers first extracted cases where the patient suffered a witnessed arrest while being monitored by EMS providers. They then divided the cases into patients who received a precordial thump (PT) before further resuscitation, thump first, and those who received defibrillation first, shock first. Their protocol allowed for the delivery of a PT initially when defibrillation wasn’t immediately available.
Of 424 monitored arrests, 71% (301) were ventricular fibrillation (VF) and 29% (123) were ventricular tachycardia (VT). A PT was administered to 103 patients—76 (73.8%) were in VF and 27 (26.2%) were in VT.
The thump first group was more likely to rearrest and only 16.5% (17) of them had a rhythm change as a result of the PT. There was no difference in the time to defibrillation for either group. However, the PT was significantly less likely to result in sustained return of spontaneous circulation (ROSC). There was no difference in initial ROSC, survival to hospital admission or discharged alive status between the two groups.
The researchers’ conclusion stated, “The PT used as first-line treatment of monitored VF/VT rarely results in ROSC, and is more often associated with rhythm deterioration.”
- Doc Keith Wesley Comments
The precordial thump is second only to popping the tops off of the prefilled arrest medication with your thumbs as your partner contacts Rampart General for orders. It looked so dramatic ; you could almost hear the medic willing the life back into the patient as they raised their fist into the air and slammed it down on the patient’s chest.
But did it work ? Yes, sometimes. I’m sure there are some EMS dinosaurs out there who still swear by it. Heck, I’ve converted an awake VT with a joke that caused the patient to laugh so hard the VT stopped and sinus rhythm resumed, but that’s not science—that’s an anecdote.
Our care must be guided by scientific analysis and must be designed to provide the most good for the majority of cases. The reality is that VT and VF is best treated with defibrillation that results in depolarization of the entire myocardium. Asystole is the goal of defibrillation in order for one of the heart’s pacemaker sites to resume normal electrical stimulation.
Some will say that because there was no difference in ultimate survival of the patients, that there’s no harm in trying PT. Unfortunately, cardiac arrest survival is more complex than that. In this report, 83% of the PT patients required subsequent defibrillation. So in the end, it was defibrillation that converted almost all of the survivors.
Bottom line ? PT should be relegated to the recesses of medical history along with rotating tourniquets and leeches.
- Medic Karen Wesley Comments
The study states all patients were treated with a combination monitor/defibrillator, so I had a little trouble understanding how they could justify the use of PT instead of defibrillation. The study also said PT was used when defibrillation wasn’t immediately available or when extended extrication was necessary, but that seems to be a mixed message.
Arrêt cardiaque : un drone pour remplacer une ambulance ?
Un "drone-ambulance" conçu par un étudiant vient d’être présenté aux Pays-Bas. Il pourrait permettre de diviser par dix le temps de secours aux personnes victimes d’arrêts cardiaques, et ainsi sauver des vies.
"C’est mon père, je crois qu’il vient de faire une crise cardiaque". Dans la vidéo de présentation, une jeune fille paniquée face au corps inerte de son père appelle les secours. Un défibrillateur lui est instantanément envoyé par drone.
En une minute, soit dix fois moins que le temps nécessaire pour qu’une ambulance arrive, elle peut ainsi prodiguer les premiers soins à la victime. Baptisé "drone-ambulance", cet appareil capable de réaliser cet exploit pour sauver les victimes d’arrêts cardiaques a été inventé aux Pays-Bas, à l’université de Delft.
Mis au point par un étudiant belge, Alec Momont, ce drone qui peut atteindre 100 km/h, pourrait permettre de gagner des minutes précieuses, car la rapidité d’intervention après un infarctus est déterminante. L’étudiant de 23 ans pointe que 20% seulement de la population serait apte à utiliser les défibrillateurs mis à disposition dans l’espace public, mais grâce aux instructions d’un technicien d’urgence, ce pourcentage pourrait grimper à 90%.
Des conseils en direct
En effet, un micro et une caméra embarqués sur le drone permettent au personnel médical d’assister à distance la personne qui vient en aide à la victime et de contrôler ses actions. Cette présence en direct réduit le sentiment de panique et permet de poser des questions précises sur l’évolution de la situation.
Capable de transporter 4 kilogrammes de matériel, le drone peut repérer lui-même la provenance d’un appel et rejoindre le lieu de façon autonome grâce aux données GPS. En une minute et en ligne droite, il est capable de couvrir une zone de 12 km2.
Une avancée considérable en cas de crise cardiaque dans un endroit isolé ou difficilement accessible. L’idée pourrait même être développée afin de transporter d’autres matériels de soins dans ces zones blanches. Selon Alec Domont, un réseau de drones d’urgences pourrait être développé aux pays-Bas dans les cinq ans.
Un taux de survie multiplié par 10
"Environ 800.000 personnes subissent un arrêt cardiaque chaque année dans l’Union européenne (40.000 décès chaque année en France, NDLR), et seulement 8% d’entre elles survivent", rappelle l’inventeur qui estime que son idée pourrait faire passer le taux de survie à 80%. "Utilisons les drones pour un bon objectif. Utilisons les drones pour sauver des vies", conclut Alec Domont.
Un projet prometteur chiffré par son inventeur à 15.000 euros par appareil et qui intéresse déjà les services d’urgences néerlandais. Il reste que la loi est encore floue concernant le survol par les drones de nombreuses zones et que le "drone-ambulance" n’a pas encore été testé sur de vrais patients.
Source : BFM.com Aurélie Delmas, le 30 octobre 2014
La vidéo sur youtube a été mise en ligne le 26 octobre 2014
Réanimation mécanique ou manuelle pour l’arrêt cardiaque extra-hospitalier ?
Chaque année, environ 424 000 arrêts cardiaques surviennent en dehors de l’hôpital aux Etats Unis et 275 000 en Europe. Seul un patient sur douze regagnera son domicile au décours de l’accident.
Un massage cardiaque manuel efficace de par son rythme, son intensité et conduit sans interruption est un élément clé de la survie de ces patients. Il n’est pas toujours aisé de le réaliser en dehors du milieu hospitalier et des appareillages de compression mécanique du thorax ont été mis au point et proposés pour tenter d’améliorer l’efficacité de la réanimation cardio-respiratoire manuelle.
Perkins et coll. ont tenté de déterminer si le fait de doter les véhicules de premier secours d’un appareillage LUCAS-2 destiné à réaliser une réanimation cardiorespiratoire mécanique était susceptible d’améliorer la survie des arrêts cardiaques survenus en dehors de l’hôpital.

L’essai PARAMEDIC (pre-hospital randomised assessment of a mechanical compression device in cardiac arrest) ouvert, randomisé a été réalisé au Royaume-Uni grâce à un ensemble de 4 stations d’ambulances situées dans 91 zones urbaines et semi urbaines (ouest des Midlands, Nord Est de l’Angleterre, Pays de Galles, Centre Sud) dont les équipes étaient assignées par randomisation (1:2) à réanimer les patients soit avec l’appareillage LUCAS-2 soit par une réanimation cardiorespiratoire manuelle (groupe contrôle). LUCAS-2 (Physio-Control Inc/Jolife AB, Lund, Sweden) assure une dépression thoracique de 40 à 53 mm (selon la taille du patient), à une fréquence de 102/min ; il assure également le retour élastique de la paroi thoracique entre les compressions et un temps égal de compression et de décompression.
Le critère principal est la survie au 30e jour suivant l’arrêt cardiaque. L’analyse des résultats a été effectuée en intention de traiter. Les investigateurs chargés d’apprécier l’évolution clinique n’étaient pas tenus informés de la méthode de réanimation (mécanique ou manuelle) qui avait été utilisée.
L’étude a porté sur 4 471 patients adultes qui avaient présenté un arrêt cardiaque non-traumatique survenu en dehors du milieu hospitalier entre le 15 avril 2010 et le 10 juin 2013 ; 1 652 patients ont été assignés au groupe appareillage LUCAS-2 et 2 819 au groupe contrôle.
Au total, 985 (60 %) patients du groupe LUCAS-2 ont réellement bénéficié d’une compression mécanique du thorax ; celle-ci a également été réalisée chez 11 (< 1 %) patients du groupe contrôle.

En analyse réalisée selon l’intention de traiter, la survie au 30e jour était semblable dans les 2 groupes de traitement (104/1 652 patients [6 %] dans le groupe LUCAS-2 vs 193/2 819 patients [7 %] dans le groupe contrôle ; odds ratio ajustés 0,86 ; intervalle de confiance 95 % [0,64–1,15]).
Aucun événement adverse sérieux n’a été signalé. Sept événements cliniques adverses ont été rapportés dans le groupe LUCAS-2 (ecchymoses thoraciques chez 3 patients ; lacérations du thorax chez 2 patients ; sang dans la bouche chez 2 patients). Au cours de la réanimation, 15 incidents mécaniques ont été signalés.
Dans le groupe contrôle, le massage cardiaque manuel ne s’est accompagné d’aucun événement clinique adverse, sérieux ou non.
En conclusion, l’étude PARAMEDIC n’a pas permis de mettre en évidence une amélioration de la survie à 30 jours des arrêts cardiaques non-traumatiques survenus en dehors du milieu hospitalier et traités par compression mécanique du thorax au moyen d’un appareillage LUCAS-2 (comparé à la réanimation cardiorespiratoire manuelle). Ces résultats, en accord avec ceux d’études antérieures, soulignent que l’utilisation, en routine, d’appareillages de réanimation cardiopulmonaire n’améliore pas la survie après ce type d’accident.
Dr Robert Haïat JIM.fr
- RÉFÉRENCES
Perkins DG et coll. : Mechanical versus manual chest compression for out-of-hospital cardiac arrest (PARAMEDIC) : a pragmatic, cluster randomized controlled trial. Lancet 2014 ; publication avancée en ligne le 16 novembre et communication au congrès annuel de l’AHA (15-19 novembre, Chicago.) doi:10.1016/S0140-6736(14)61886-9.
A lire aussi Out-of-hospital cardiac arrest : manual or mechanical CPR ?
Adrénaline ou pas dans la réanimation de l’arrêt cardiaque ?
Publié le 30/11/2014
La question de l’administration ou non d’adrénaline dans les arrêts cardiaques à rythme non choquable reste un des débats scientifiques à la fois les plus excitants et les plus difficiles à trancher. Il a tellement imprégné nos conduites thérapeutiques qu’il est très compliqué même pour les réanimateurs chevronnés et les cardiologues les plus aguerris d’en faire abstraction.
Comme l’indique CW Callaway dans un éditorial du JAMA (1) l’utilisation de l’adrénaline dans la réanimation des arrêts cardiaques repose sur la constatation d’une augmentation de la pression intra-aortique et coronaire chez l’animal lors du massage cardiaque externe. En effet lorsque le massage cardiaque génère une pression perfusion coronaire inférieure à 15 à 20 mmHg, le retour à une activité mécanique du cœur est rare voire ne se produit jamais (3). La capacité de l’adrénaline à augmenter chez l’homme la perfusion coronaire a été démontrée (4). Restaurer un pouls après un arrêt cardiaque est d’évidence la première étape pour tout réanimateur mais cela ne garantit pas un bon résultat définitif.
Les réanimateurs se sont donc penchés sur les résultats au long cours, espérant ainsi trouver des pistes pour améliorer le pronostic des arrêts et diminuer les séquelles neurologiques. C’est ainsi que de nombreuses études ont remis en cause l’utilisation de l’adrénaline en pointant le risque d’aggravation des séquelles cérébrales et de moins bons résultats à long terme (2).
Ce débat vient d’être relancé par une revue systématique et une méta-analyse d’études contrôlées et randomisées réalisée par Steve Lin et collaborateurs publiées récemment dans Rescucitation (5). Les auteurs confirment qu’il n’y a pas de bénéfice à la sortie d’hôpital ou sur les séquelles neurologiques mais que l’adrénaline à faible dose (1 mg) est supérieure au placébo en ce qui concerne la récupération d’une circulation sanguine effective tout comme les doses élevées (5 mg) sont supérieures aux doses faibles. Il n’y aurait par contre pas de différence entre adrénaline à faible dose et vasopressine ou l’association des deux.
Une nouvelle étude prospective avec des challenges éthiques
Même si cette étude souffre de problèmes méthodologiques comme toutes les méta-analyses, elle reste très provocante et peut induire des changements dans les guidelines habituelles. En effet si l’adrénaline que nous utilisons depuis 50 ans dans l’arrêt cardiaque fait plus de mal que de bien, quel est son intérêt ? Pour trancher ce débat une nouvelle étude très courageuse avec des challenges éthiques très forts vient d’être lancée en Grande Bretagne. L’Université de Warwick (7) démarre une étude prospective sur 8 000 arrêts cardiaques dans le Pays de Galles, dans les Midlands et les côtes Sud et Nord Est d’Angleterre. La moitié des patients seront traités en extrahospitalier par un placébo et l’autre moitié par de l’adrénaline. Aucune demande de consentement ne sera faite chez ces patients inconscients ni à leur entourage et leur famille ne sera pas informée du fait que le patient a eu le traitement ou le placébo.
La base éthique de cette étude repose sur l’idée qu’elle a un potentiel suffisamment bénéfique en terme de santé publique pour qu’on puisse renoncer au consentement et à l’information individuelle car avoir des consentements individuels dans des études mettant en jeu des situations de vie ou de mort reste quasi impossible. Le comité d’éthique d’Oxford a été sollicité pour approuver cette étude et le Professeur Weissberg (6) de la Fondation Britannique du Cœur précise qu’il était important de « se rappeler que nous ne savons pas actuellement si cet usage routinier de l’adrénaline est une pratique sûre et efficace. Le seul moyen de répondre à cette question cruciale est de réaliser un essai thérapeutique bien conduit, il est inacceptable de continuer de donner un traitement qui pourrait faire plus de mal que de bien. » L’essai en aveugle placébo contre adrénaline démarre cet automne.
En attendant les guidelines de l’ERC et de l’AHA restent toujours valables. On remarquera que les recommandations de l’ACLS disent bien : « il est raisonnable de considérer l’administration d’adrénaline à la dose de 1mg toutes les 3 à 5 minutes en IV ou intra-osseux lors d’un arrêt cardiaque chez l’adulte. » Ce qui laisse au médecin l’opportunité de donner de l’adrénaline s’il le juge utile…
Dr Francis Leroy
RÉFÉRENCES
- 1) Callaway CW : Questioning the Use of Epinephrine to Treat Cardiac Arrest JAMA. 2012 ; 307:1198-200. doi : 10.1001/jama.2012.313.
- 2) Koenig KL : Epinephrine May Be of No Survival Benefit in Cardiac Arrest. http://www.jwatch.org/na34091/2014/04/11/epinephrine-may-be-no-survival-benefit-cardiac-arrest.
- 3) Paradis NA, Martin GB, Rosenberg J, et coll. : The effect of standard- and high- dose epinephrine on coronary perfusion pressure during prolonged cardiopulmonary resuscitation. JAMA. 1991 ; 265 : 1139-1144.
- 4) Paradis NA, Martin GB, Rivers EP, et coll. : Coronary perfusion pressure and the return of spontaneous circulation in human cardiopulmonary resuscitation. JAMA. 1990 ; 263 : 1106-1113.
- 5) Lin S et coll. Adrenaline for out-of-hospital cardiac arrest resuscitation : a systematic review and meta-analysis of randomized controlled trials. Resuscitation. 2014 ; 85 : 732-40.
- 6) http://www.bbc.com/news/health-28770885
- 7) http://www2.warwick.ac.uk/fac/med/research
AHA : Une angioplastie immédiatement après un arrêt cardiaque pourrait améliorer la survie
1 décembre 2014
Les taux de survie à court et à long terme sont améliorés par rapport aux sujets qui n’en ont pas bénéficié comme cela a été présenté lors des sessions scientifiques annuelles de l’Association américaine de cardiologie (American Heart Association, AHA)
Les personnes qui subissent une angioplastie immédiatement après un arrêt cardiaque ont de meilleurs taux de survie à court et long terme par rapport à celles qui n’en bénéficient pas, selon une étude présentée lors des sessions scientifiques annuelles de l’AHA, qui se sont déroulées en novembre à Chicago.
Des chercheurs de l’hôpital Cochin à Paris, et leurs collègues, ont analysé les données de 1 723 patients (71 % d’hommes, âge moyen de 60 ans) victimes d’un arrêt cardiaque en dehors de l’hôpital. Les patients étaient tous des victimes d’un arrêt cardiaque non traumatique hors de l’hôpital, admis dans un centre de réadaptation cardiaque, à Paris, après une réanimation pratiquée avec succès, entre 2000 et 2012.
Les chercheurs ont constaté que le taux de survie à 30 jours, 3 ans et 10 ans était de 42 %, 37 % et 32 % chez les patients ayant subi une intervention coronarienne percutanée (ICP), contre 26 %, 19 % et 13 %, respectivement, chez les patients qui n’en ont pas bénéficié. En outre, l’ICP était associée à une baisse de 29 % du risque de décès à 30 jours et de 59 % du risque de décès à long terme.
source univadis.fr
Angleterre : A 10 ans, elle sauve la vie de son beau-père avec un massage cardiaque
publié le Dimanche 22 mars 2015
SAUVETAGE - La petite fille avait appris les gestes de premiers secours à l’école...

A 10 ans, elle a déjà sauvé une vie. Dimanche dernier, Bethany trouve son beau-père, Robert Hoskins, inanimé sur le sol, à St Columb Major, en Angleterre, rapporte BBC News. « J’étais terrorisée, je ne savais vraiment pas ce qui était en train de se passer », témoigne la jeune fille à la radio britannique.
Sa mère, Jane Simpson, est prise de panique en découvrant le corps. « J’ai mis mes mains sur sa poitrine, mais je ne pouvais le faire moi-même », indique-t-elle. « J’étais sous le choc. Bethany m’a attrapé la main et m’a dit "c’est bon, je sais quoi faire, je l’ai appris à l’école" ». La fillette pratique un massage cardiaque en attendant les secours.
« Elle m’a sauvé la vie »
« Apprendre des gestes de survie quand on est enfant est une chose, réussir à les mettre en pratique en est une autre. C’est une chose terrifiante à faire », indique M. Wilson, du service d’ambulance. « Combien d’enfants de 10 ans peuvent dire qu’ils ont sauvé une vie ? Je suis tellement fier d’elle », ajoute-t-il.
« Elle m’a sauvé la vie. Je n’arrive pas à trouver les mots pour dire combien je la remercie. C’est une superstar », a témoigné Robert Hoskins qui a récupéré de son accident.
source :20minutes.fr
Le Label « Ma Commune a du Cœur » valorise les bonnes pratiques locales en matière de prévention des accidents cardiaques.
Son objectif est d’inciter les communes et intercommunalités à s’engager sur cette cause de santé publique pour faire baisser le nombre de décès par arrêt cardiaque extrahospitalier en France. Aujourd’hui, en effet, plus de 50 000 personnes meurent chaque année d’un arrêt cardiaque en France. Le taux de survie atteint 7%. A Amsterdam, 40% des victimes sont sauvées grâce à une meilleure politique de prévention : formation obligatoire de la population aux gestes de premiers secours, installation généralisée de défibrillateurs dans les lieux recevant du public…
Le Label met ainsi en avant les collectivités locales les plus engagées en matière de formation de la population, d’installation de défibrillateurs cardiaques, leur localisation, leur accessibilité, l’information des habitants, la communication autour des bons réflexes…
Les éléments recueillis, grâce au questionnaire, vont être remis gracieusement à l’INSERM pour une analyse scientifique des actions menées au plan local afin d’évaluer leur impact sur l’évolution de la mort subite en France.
Les chiffres de la 1ère édition
- 264 candidatures
- 131 communes labellisées
- une 1ère édition placée sous le haut-patronage du Président du Sénat
Liste des communes labellisées « Ma Commune a du Cœur » :
- Les labels 3 cœurs : COMMUNAUTE DE COMMUNES DE LA PLAINE JURASSIENNE • MONTPELLIER • PLATS.
- Les labels 2 cœurs : ALIZAY • ANOULD • ANTONY • ARVEYRES • BETHUNE • CHATEAU-THIERRY • CHATENOY-LE-ROYAL • CUGNAUX • DAMPIERRE-SUR-MOIVRE • DINARD • EQUEURDREVILLE-HAINNEVILLE • ESSEY-LES-NANCY • GRACAY • GROSNE • LA-CHAIZE-LE-VICOMTE • LA CIOTAT • LA RAVOIRE • LOBSANN • LUC-LA-PRIMAUBE • LYON • MACOT-LA-PLAGNE • MARQUETTE-LEZ-LILLE • MAURS • MEUILLEY • MODANE • MONTAUBAN • MONTLIOT-ET-COURCELLE • MORNANT • NANCY • COSTAROS • PETITE-FORET • PLOERMEL • PUY- EN-VELAY • QUESTEMBERT • REVEL • RINGENDORF • SAINT-ANTOINE • COURCHEVEL • SAINT-DIDIER-SUR-CHALARONNE • SAINT-HIPPOLYTE • SAINT-MANDRIER-SUR- MER • SAINT-ORENS-DE-GAMEVILLE • SAINT-REMY • VOUILLE.
- Les labels 1 cœur : ALBERTVILLE • ANGOULEME • ARMENTIERES • ARREUX • AURILLAC • BANTZENHEIM • BARSAC • BEHREN-LES-FORBACH • BERMONT • BOR-ET-BAR • BREVA• BRILLON • BUBRY • BURE-LES-TEMPLIERS • CARRIERES-SOUS-POISSY • CAUDIES-DE-CONFLENT • CHATELUS • COMMUNAUTE D’AGGLOMERATION DE CLERMONT-FERRAND • COMMUNAUTE D’AGGLOMERATION DES PORTES DE L’EURE • CONAND • CORNIL • CREMPS • DIVES-SUR-MER • ECOMMOY • ENTRE-DEUX-MONTS • FALICON • FAREMOUTIERS • FAUX-VILLECERF • FEISSONS-SUR-SALINS • FONTAINE • FONTGUENAND • FUVEAU • GENLIS • GIGOUZAC • GONNEVILLE-LA-MALLET • GRAMOND • HEGENHEIM • HERMES • HIRTZBACH • ISTRES • LACAPELLE-MARIVAL • LADEVEZE-RIVIERE • LIANCOURT-SAINT-PIERRE • MAINSAT • MARANGE-SILVANGE • MARETZ • MAUGUIO • MAZANGE • MONTFERRAND • MONTGUEUX • MONTNER • MORIGNY-CHAMPIGNY • NAVAILLES-ANGOS • NEUVY-SUR-LOIRE • NICE • NUCOURT • OMEY • PARÇAY-LES-PINS • PRUNELLI-DI-CASACCONI • SAINT-BRIEUC • SAINT-CLAR-DE RIVIERE • SAINT-ETIENNE-DE-FONTBELLON • SAINT-ETIENNE-DE-SAINT-GEOIRS • SAINT-GERMAIN-EN-LAYE • SAINT-GILLES-LES-BOIS • SAINT-PAUL-LES-DAX • SAINT-GEORGES-DE-REX • SAINT-VINCENT • SAINTE-COLOMBE • SAINTE-SABINE• SALLELES-D’AUDE • SCYE • SOIRANS • SONDERNACH • TALUYERS • TERSSAC • TOULOUSE • TRAGNY • TROYON • VANDOEUVRE • VENELLES • VILLE-DI-PARASO • VILLY- EN-AUXOIS • WILLERONCOURT.
D’autres informations sur le site macommuneaducoeur
Et téléchargez l’application staying alive
5 % des morts subites cardiaques en faisant du sport…
Publié le 20/04/2015
La mort subite par arrêt cardiaque soudain (ACS) représente un problème de santé publique majeur dans le monde puisqu’elle rend compte de presque la moitié de la mortalité d’origine cardiovasculaire. Quand l’évènement se produit dans le cadre d’activités sportives, il suscite davantage encore l’attention puisqu’il survient en général en public et qu’il touche des sujets supposés être en bonne santé. Les morts subites chez les jeunes athlètes ont été beaucoup étudiées ce qui a conduit à la mise en place des stratégies préventives. En revanche, peu de travaux ont été consacrés aux ACS dont peuvent être victimes des sujets d’âge moyen au cours d’activités sportives récréatives.
Une étude réalisée aux Etats-Unis remédie à ces lacunes, puisqu’elle a porté sur un nombre total de 1 247 ACS enregistrés au cours de la période 2000-2013, au sein d’une population composée de sujets âgés de 35 à 65 ans. Les antécédents médicaux complets des patients et les conditions de survenue de l’évènement fatal ont été examinés.
Soixante-trois des 1 247 ACS (5 %) sont survenus au cours d’activités sportives impliquant des sujets dont l’âge moyen était de 51,1 ± 8,8 ans, ce qui correspond à une incidence annuelle de 21,7 (intervalle de confiance à 95 % [IC95], 8,1-35,4) par million d’habitants. Le risque d’ACS au cours d’une activité sportive apparaît beaucoup plus élevé chez les hommes, avec un risque relatif par rapport aux femmes (RR) de 18,68 (IC95, 2,50-139,56), le risque d’ACS toutes causes confondues étant de 2,58 (IC95, 2,12-3,13).
Pour ce qui est des autres caractéristiques épidémiologiques, l’ACS survenant au cours d’un sport se distingue des autres ACS sur les points suivants : (1) il survient plus souvent devant témoin (87 versus 53 %, p < 0,001) ; (2) il débouche plus souvent sur une réanimation cardiorespiratoire (44 vs 25 %, p = 0,001) ; (3) il est plus souvent en rapport avec une fibrillation ventriculaire (84 vs 51 %, p < 0,0001) ; (4) le taux de survie à la sortie de l’hôpital est plus élevé (23,2 vs 13,6 %, p = 0,04) ; (5) une cardiopathie préexiste dans 16 % des cas et il existe au moins un facteur de risque cardiovasculaire chez plus d’un sujet sur deux (56 %) ; (6) chez plus d’un sujet sur trois (36 %), des symptômes cardiovasculaires typiques existaient dans la semaine qui a précédé l’ACS.
De cette étude épidémiologique de grande envergure, il ressort que l’ACS survenant au cours d’une activité sportive chez un sujet d’âge moyen représente 5 % de tous les ACS au sein de cette cohorte étatsunienne. Il apparaît en outre que c’est l’homme qui paie le plus lourd tribut et qu’il existe certaines situations ou signes qui devraient donner l’alerte à l’intéressé lui-même ou à son entourage. Un effort d’éducation doit être entrepris auprès des sujets de plus en plus âgés qui se lancent de plus en plus dans les activités sportives les plus diverses, parfois avec peu de discernement et beaucoup d’acharnement.
Dr Philippe Tellier
Référence :
Marijon E et coll. : Sudden Cardiac Arrest During Sports Activity in Middle Age. Circulation 2015 ; publication avancée en ligne le 6 avril. pii : CIRCULATIONAHA.114.011988
source : jim.fr
Une hypothermie après un arrêt cardiaque chez l’enfant ?
Publié le 12/05/2015 (source jim.fr)
L’hypothermie thérapeutique modérée a deux indications : l’encéphalopathie hypoxique-ischémique du nouveau-né à terme et l’arrêt cardio-respiratoire [ACR] de l’adulte. Faut-il l’étendre aux enfants ayant fait un ACR pour améliorer leur pronostic vital et neurocognitif ? Deux essais randomisés ont été montés dans ce but en Amérique du Nord : l’essai THAPCA-OH* pour les ACR survenant hors d’un hôpital, en général accidentels (noyade, strangulation, traumatisme, etc.) et l’essai THAPCA-IH* pour les ACR survenant dans un hôpital, en général au cours de pathologies médicales connues.
L’essai THAPCA-OH est clos et analysé, et ses résultats ont été simultanément présentés au Congrès 2015 des Pediatric Academic Societies à San Diego (USA) et publiés en ligne dans le New England Journal of Medecine (1).
Trente-six unités de réanimation pédiatrique des USA et du Canada ont recruté 295 enfants âgés de 2 jours à 18 ans, victimes d’un ACR, dont la circulation était rétablie après > 2 minutes de massage cardiaque, mais qui restaient comateux et dépendants d’une ventilation mécanique. (Seulement 8 % d’entre eux ont présenté une fibrillation ou une tachycardie ventriculaire).
Dans les 6 h suivant le rétablissement de la circulation, 155 patients ont été affectés par tirage au sort à une « hypothermie thérapeutique » (avec une cible de température centrale de 33°C pendant 48 h, puis de 36°8C pendant 72 h), et 140 à la « normothermie » (avec une cible de température de 36°8C). La température cible était obtenue et maintenue avec des couvertures à circulation d’eau, aussi bien pour l’hypothermie que pour la normothermie, pendant un total de 5 jours, pour prévenir la fièvre, nocive après un ACR. Tous les patients étaient de plus soumis à une curarisation et à une sédation-analgésie.
Des résultats similaires pour les deux stratégies
A l’âge de 1 an, il n’y avait pas de différence significative entre le groupe mis en hypothermie et le groupe maintenu en normothermie :
– concernant la survie (295 enfants) : 38 % de survivants après hypothermie versus 29 % de survivants après normothermie (Relative likelihood : 1,29 ; Intervalle de Confiance 95 % : 0,93-1,79 ; p = 0,13).
– concernant la survie avec un état neurocognitif satisfaisant (260 enfants, pour lesquels l’état pré-ACR était bon) : au VABS-II (Vineland Adaptative Behavior Scale, 2e éd.), un test de comportement adaptatif, 20 % de scores >70 (c’est à dire > - 2 DS) après hypothermie versus 12 % après normothermie (RL : 1,54 ; IC 95 % : 0,86-2,76 ; p = 0,14).
Ainsi, les deux traitements contribuent à contrôler la température centrale et donnent des résultats similaires. En l’absence d’avantage neurocognitif de l’hypothermie à l’âge de 1 an, on peut être tenté de conclure que le transfert d’un enfant victime d’un ACR vers un centre capable de réaliser une hypothermie ne s’impose pas, du moins si l’arrêt cardiaque a eu lieu hors d’un hôpital (THAPCA-IH* n’est pas terminé), et qu’un contrôle strict de la température centrale est suffisant, comme cela a été démontré récemment chez l’adulte (2).
Mais une tendance en faveur de l’hypothermie
Il y a tout de même une tendance en faveur de l’hypothermie thérapeutique. La différence peut avoir été atténuée par la prévention de la fièvre dans le groupe « normothermie » ; il aurait fallu un essai plus puissant. Ou encore, le bénéfice de l’hypothermie peut ne concerner qu’un sous-groupe ; des analyses secondaires auraient été intéressantes. De toute façon, on n’a pas d’autre traitement à proposer. FW Moler, co-investigateur principal de THAPCA-OH, présume que les recommandations de l’ILCOR (International Liaison Committee On Resuscitation) qui paraîtront fin 2015, stipuleront que l’hypothermie thérapeutique et la normothermie sont deux options valables dans les ACR de l’enfant.
* THAPCA : Therapeutic Hypothermia After Pediatric Cardiac Arrest ; OH : out-of-hospital ; IH : in-hospital
Dr Jean-Marc Retbi (jim.fr)
Références
- 1. Moler FW et coll. : Therapeutic hypothermia after out-of-hospital cardiac arrest in children. New Engl J Med., 2015 ; publication avancée en ligne du 25 avril. DOI :10.1056/NEJMoa1411480
- 2. Nielsen N et coll. : Targeted temperature management at 33°C versus 36°C after cardiac arrest. N Engl J Med 2013 ; 369 : 2197-2206
Trois quarts des survivants à un arrêt cardiorespiratoire reprennent leur travail…au Danemark
Publié le 21/05/2015
Le pronostic des arrêts cardiorespiratoires (ACR) se produisant en dehors d’un hôpital reste globalement médiocre. Cependant plusieurs études ont montré une amélioration des taux de survie au cours des deux dernières décennies. Au Danemark, les différentes mesures mises en place pour faire face à un ACR extra-hospitalier ont conduit à multiplier par 3 le taux de survie à 30 jours et à 1 an au cours de dix dernières années. Ceci implique d’évaluer l’évolution fonctionnelle et neurologiques à long terme de ces survivants. La reprise du travail avec le même salaire indique que les capacités fonctionnelles rejoignent celles antérieures à l’accident et c’est donc sur ce critère qu’a porté une étude menée au Danemark, visant à apprécier le pronostic à long terme des patients ayant survécu à un ACR extrahospitalier.
Elle s’est basée sur les informations recueillies dans un registre spécial, en l’occurrence le Danish Cardiac Arrest Register qui, depuis 2001, collige tous les ACR survenus en dehors du milieu hospitalier.
Entre 2001 et 2011, ont été ainsi inscrits dans le dit registre 12 332 sujets en âge de travailler (18-65 ans). Au sein de cet échantillon, ont été sélectionnés 4 353 victimes d’un ACR qui avaient la particularité d’exercer un emploi salarié. Au total, 796 d’entre eux étaient en vie 30 jours après l’évènement. L’âge médian était de 53 ans (quartiles 1-3, 46-59 ans) et il s’agissait en majorité d’hommes (81,5 %). Au terme d’une période médiane de 4 mois (quartiles 1-3, 1-19 mois), 76,6 % des intéressés (n = 610) avaient repris leur travail. Six mois après, 455 d’entre eux (74,6 %) étaient toujours en poste sans s’être arrêtés un seul jour. La durée médiane de l’activité professionnelle après la reprise a été estimée à 3 ans.
La proportion de patients ayant repris leur travail a augmenté entre 2001-2005 et 2006-2011, passant en effet de 66,1 % à 78,1 % (p = 0,002). Une analyse multivariée selon le modèle par régression de Cox a permis d’identifier plusieurs variables associées à un retour au travail pour une durée ≥ 6 mois : (1) période, soit 2006-2011 versus 2001-2005 (hazard ratio, HR, 1,38 ; intervalle de confiance à 95 %, IC, 1,05-1,82) ; (2) sexe masculin (HR, 1,48 ; IC, 1,06-2,07) ; (3) âge compris entre 18 et 49 ans versus 50-65 ans (HR, 1,32 ; IC, 1,02-1,66) ; (4) ACR survenu en présence de témoins (HR, 1,79 ; IC 1,17-2,76) ; (4) réanimation cardiorespiratoire débutée par le(s) témoin(s) (HR, 1,38 ; IC, 1,02-1,87).
De cette étude, il ressort qu’à la suite d’un ACR extra hospitalier, les survivants, dans leur grande majorité, reprennent leur travail, tout au moins ceux qui avaient une activité salariée. La proportion a nettement augmenté en l’espace d’une décennie, ce qui suggère que les rescapés sont maintenant mieux sur le plan fonctionnel qu’il y a dix ans, sans doute du fait d’une efficacité accrue des manœuvres de réanimation cardiorespiratoire.
Dr Philippe Tellier
Référence : Kragholm K et coll. Return to Work in Out-of-Hospital Cardiac Arrest Survivors : A Nationwide Register-Based Follow-Up Study. Circulation. 2015 ;131 : 1682-1690.
source : jim.fr
Le Bouche-à-Bouche, c’est encore mieux dans l’Eau !
Ecrit par Guillaume Barucq http://blog.surf-prevention.com/2015/10/10/bouche-a-bouche-dans-l-eau/ octobre 10, 2015
Nous avions vu que pour réanimer une personne en arrêt cardio-respiratoire suite à une noyade, le bouche-à-bouche est nécessaire. On sait maintenant que plus tôt les insufflations sont réalisées, mieux c’est pour les chances de survie*. Mieux vaut donc apprendre à ventiler une victime directement dans l’eau, car si on attend de l’avoir ramenée sur la plage, il sera peut-être déjà trop tard.
J’ai eu la chance de m’entretenir sur ce sujet avec le Dr David Szpilman, directeur médical de la Société Brésilienne de Sauvetage SOBRASA, à l’occasion d’un atelier de réanimation après noyade qui a eu lieu Jeudi 1er Octobre sur la plage du VVF à Anglet dans le cadre de la Conférence européenne de Médecine du Surf 2015. Voici notre discussion avec la traduction en français ci-dessous :
Guillaume Barucq (Surf Prevention) : David, j’aimerais savoir quelles sont les choses essentielles à connaître pour sortir une victime inconsciente de l’eau sur une planche de surf ?
Dr David Szpilman : La noyade est une pathologie qui se produit dans 0,5% des cas sur une victime inconsciente. Quand cela se produit, la respiration s’arrête en premier alors que le cœur bat encore. Donc on a une fenêtre d’intervention pour faire la différence dans cette situation. Si tu fais la ventilation (= le bouche-à-bouche) dans l’eau, tu augmentes les chances de ramener une victime vivante sur la plage. Si tu attends de faire la ventilation au bord, tu as plus de chances de te retrouver avec une victime en arrêt cardio-respiratoire dont le pronostic est totalement différent. Pour une victime à qui tu relances la respiration dans l’eau, tu as 300% de chances de plus d’avoir une issue favorable que si tu le fais sur le sable.
– Donc il est très important de faire cette ventilation dans l’eau. Penses-tu que tout surfeur devrait savoir le faire ?
Oui je pense que tout surfeur devrait savoir le faire mais la technique n’est pas facile et la sécurité du surfeur doit passer en premier : tu dois uniquement le faire si c’est sûr pour le surfeur. Tu peux le faire dans de petites vagues, tu peux le faire si tu arrives à transporter la victime sur un banc de sable, tu peux le faire si une autre personne peut t’aider… Mais en aucun cas si la sécurité du sauveteur ou de la victime n’est pas assurée.
– Parle-nous un peu de la technique sur un longboard ou un shortboard. Nous avons filmé mais nous aimerions que tu expliques la technique pour mettre la victime sur une planche pour faire la ventilation ou ramener la victime au bord.
Il y a eu du changement dans la technique car la ventilation est plus importante à faire en priorité que de mettre la victime sur la planche pour la sortir de l’eau. La première chose à faire est de ventiler la victime, et seulement ensuite on la met sur la planche. On a essayé d’améliorer notre technique et maintenant on n’utilise plus le retournement de la planche mais au lieu de ça on ventile en premier et ensuite on met la victime sur la planche. Tu peux faire cela sur un longboard, un shortboard ou un bodyboard.

– Est-ce que tu enseignes ces techniques chez toi au Brésil ? Peux-tu nous en parler ?
Oui, quand nous avons compris que la ventilation était cruciale et devait être faite dans l’eau, nous avons arrêté la technique du « flip-flop » avec la planche et avons réfléchi comment faire sans remettre la victime dans l’eau. Le problème avec le « flip-flop » est que tu souffles, tu restaures la ventilation, et ensuite tu remets la victime dans l’eau pour essayer de la remettre sur la planche. C’est n’est pas ce que nous voulions. Nous avons essayé de nouvelles techniques pendant plusieurs jours jusqu’à trouver celle-là.

– Au Brésil, est-ce que suffisamment de surfeurs connaissent cette technique ? Avez-vous des problèmes avec les noyades au Brésil ?
Oui nous avons beaucoup de problèmes avec les noyades et les surfeurs sont d’un grand secours. En septembre, nous avons déjà effectué 6 ou 7 cours de sauvetage avec des surfeurs dans le pays, soit environ 400 surfeurs formés. Ce n’est pas une technique facile, tu dois t’entraîner pour te sentir à l’aise. Et si tu passes d’un shorboard à un longboard, des choses changent comme la flottaison et tu dois d’adapter pour garder ton équilibre.
– OK David, des remerciements ?
Notre association Sobrasa a 20 ans d’expérience et dans 25 états nous donnons des cours de sauvetage, faisons des campagnes de prévention pour les surfeurs, dans les rivières, dans les écoles… Nous pensons que la prévention est la priorité dans la chaîne de survie de la noyade. Nous avons à mettre en lumière toute cette prévention.

– Merci beaucoup David d’être venu sur la Côte Basque pour transmettre tes connaissances. On espère te revoir bientôt et pourquoi pas au Brésil.
*Szpilman D., Soares M. In-water resuscitation–is it worthwhile ? Resuscitation. 2004 Oct ;63(1):25-31.
Voir aussi le reportage de France 3 sur ce Workshop de réanimation dans l’eau :
ACTION !
Ce court métrage réalisé par le CESU 78, avec le soutien de la Direction Générale de la Santé, montre comment un acteur méprisé par son équipe devient l’acteur essentiel de la chaine de survie.
En France 70% des arrêts cardiaques se font en présence de témoins, mais seulement 15% de ces témoins effectuent les gestes qui sauvent.
Alors vous aussi, ne soyez plus spectateur, DEVENEZ ACTEUR DE LA CHAINE DE SURVIE !
Diffuser le lien a vos contacts
§§§
Arnaud BASSEZ
IADE
Formateur AFGSU
Administrateur