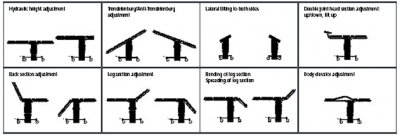
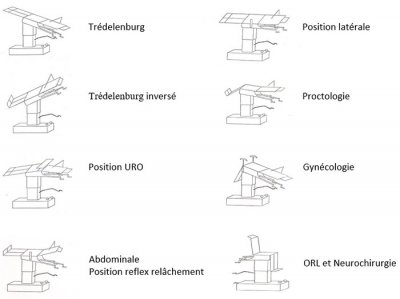
– Complications des postures en anesthésie
- Jésus Diaza, b, 1, Serge Molliexc, Laurent Mattatiaa, b, Jacques Riparta,
- a Division anesthésie–réanimation–douleur–urgence, GHU Carémeau, CHU de Nîmes, place du Professeur-Robert-Debré, 30029 Nîmes cedex 9, France
- b Faculté de médecine Montpellier-Nîmes, université Montpellier I, 30029 Nîmes cedex 09, France
- c Département anesthésie-réanimation, hôpital Bellevue, CHU de Saint-Étienne, 25, boulevard Pasteur, 42055 Saint-Étienne cedex 2, France
Résumé
Les répercussions hémodynamiques des changements de postures sont liées à la redistribution de la volémie dans le secteur veineux capacitatif sous l’effet de la gravité, majoré du fait de l’altération du baroréflexe par l’anesthésie. La pression hydrostatique peut induire une différence significative entre la pression artérielle mesurée au niveau de la table, et celle mesurée dans un territoire positionné plus haut ou plus bas. La pesanteur et de la baisse du tonus musculaire diminuent la capacité résiduelle fonctionnelle.
Les manœuvres de réexpansion pulmonaires limitent le développement d’atélectasies et le shunt. La plupart des complications posturales résultent de facteurs individuels imprévisibles et du maintien prolongé d’une position inhabituelle, rendu possible par l’anesthésie. Le mécanisme commun est l’ischémie de l’organe concerné sous l’effet de la gravité par compression ou étirement des structures concernées. Les neuropathies périphériques sont relativement fréquentes, avec notamment les atteintes ulnaires au coude et celles du plexus brachial.
Les atteintes ulnaires sont en partie liées à une spécificité anatomique. Toute neuropathie postopératoire doit bénéficier d’une exploration électrophysiologie complète associée à un testing musculaire et sensitif. Elle permettra de faire la part d’éventuelles pathologies préexistantes. Les lésions oculaires les plus fréquentes sont les atteintes cornéennes, prévenues par l’occlusion palpébrale. Elles peuvent laisser des séquelles définitives.
Les occlusions de l’artère centrale de la rétine peuvent résulter d’une compression du globe. Les névrites optiques ischémiques qui s’apparentent à un accident vasculaire ischémique sont généralement bilatérales. L’installation de l’opéré est sous la responsabilité conjointe du chirurgien et de l’anesthésiste.
§§§
- A consulter, le site toujours intéressant de nos amis algériens.
— -
Quand le patient tombe de la table d’opération
27 juin 2017, par Marc Gozlan, source : realitesbiomedicales.blog.lemonde.fr
Si vous devez bientôt subir une intervention chirurgicale et êtes d’un caractère particulièrement anxieux, peut-être ressentez-vous quelque appréhension à l’idée que le chirurgien puisse oublier dans votre corps une compresse (surtout si vous avez lu un précédent billet) ou carrément se tromper de côté. Il est cependant un risque auquel vous n’avez sans doute pas songé : celui de chuter de la table d’opération. Vous avez tort. Cela pourrait vous arriver.
C’est sur ce sujet, peu traité dans la littérature médicale, qu’ont planché des anesthésiologistes américains. Leur étude est parue en ligne le 8 juin 2017 dans la revue Anesthesia & Analgesia.
Le Dr Richard Prielipp et ses collègues de la Faculté de médecine de Minneapolis, en association avec un collègue de la Mayo Clinic de Rochester (Minnesota), ont utilisé deux registres pour leur enquête. Tout d’abord : la base de données Anesthesia Closed Claims Project de l’Association américaine des anesthésiologistes (ASA) qui recense 10 546 sinistres. Parmi 21 chutes identifiées depuis l’an 2000 chez des patients hospitalisés ou traités en ambulatoire, 15 cas concernaient des patients opérés sous anesthésie générale, 4 sous anesthésie régionale et 2 ayant reçu un traitement sous anesthésie. Les accidents se sont produits lors d’une chirurgie orthopédique ou générale, d’une biopsie, d’une endoscopie, d’une procédure visant à soulager la douleur.
Les auteurs ont également consulté la base de données de Prefered Physicians Medical (PPM, Overland Park, Kansas), seule compagnie d’assurances américaine couvrant les professionnels de santé pour les risques liés à l’anesthésie. Parmi les 13 427 sinistres recensés par PPM depuis 1987, ils ont identifié 10 cas où le patient est tombé de la table d’opération ou de celle sur laquelle il se trouvait lors d’un soin réalisé sous anesthésie.
Chute mortelle
Les conséquences d’une chute dans ces conditions peuvent être dramatiques, comme l’atteste l’histoire d’un homme de 61 ans extrêmement obèse. Souffrant d’un accident vasculaire cérébral (AVC), il doit subir plusieurs interventions neurochirurgicales. Le patient, qui a déjà reçu un tranquillisant, est placé en position latérale sur la table d’opération afin qu’on lui remplace un drain dans la région lombaire. C’est alors que les sangles lâchent et que le patient chute lourdement au sol, tête la première. Le point d’impact sur le crâne correspond à celui d’une précédente intervention chirurgicale pour son AVC. Malgré tous les efforts entrepris, le patient décédera cinq semaines plus tard.
Un accident d’une extrême gravité est survenu chez un patient obèse de 60 ans devant subir une ablation de la prostate par chirurgie robotique (prostatectomie radicale « robot assistée »). Après avoir été anesthésié et intubé, le patient a été installé sur la table d’opération sur le dos, dans une position où la tête est à un niveau plus bas que les jambes. Il a glissé de la table et est devenu tétraplégique suite à une luxation des deux premières vertèbres cervicales. Il n’était pas sanglé ou correctement maintenu lorsque la table d’opération a été fortement inclinée. Deux ans plus tard, le patient demeure sous assistance respiratoire artificielle permanente et réside dans un centre médical spécialisé. Une plainte a été déposée à l’encontre de l’hôpital, du personnel infirmier et de l’équipe anesthésiste.
Le même accident est arrivé à un malade obèse du même âge. Il a souffert d’un traumatisme crânien et d’une hémorragie cérébrale après avoir glissé d’une table d’opération très inclinée (en position steep Trendelenburg en vue d’une prostatectomie robotisée). L’intervention programmée n’a pu avoir lieu du fait de l’hémorragie cérébrale. Le patient est décédé deux jours plus tard.
Lourd handicap
Une chute peut entraîner une invalidité permanente, comme le montre l’accident dont a été victime une femme de 77 ans qui venait de subir une cyphoplastie, une intervention consistant à restaurer la hauteur d’une vertèbre en cas de fracture-tassement vertébral. Encore allongée sur la table, la patiente se relève toute seule et tombe sur le sol. L’anesthésiste avait imprudemment demandé que l’on détache la patiente avant que les techniciens ne quittent la salle de réveil. Lui-même ne se tenait pas tout près de la patiente. Celle-ci a présenté une contusion bilatérale des lobes frontaux et un épanchement de sang dans les espaces méningés (hématome sous-dural). Son handicap définitif nécessite des soins au long cours. Le tribunal lui a accordé 368 500 dollars.
Le cas d’un patient de 77 ans fait également froid dans le dos. Devant subir une ablation de la prostate en passant par les voies naturelles (résection transurétrale), l’homme se tient assis sur la table pour une rachianesthésie. La peau du dos est désinfectée. Une infirmière se tient debout face à lui afin de le maintenir pendant l’injection du produit anesthésique entre deux vertèbres. Pendant ce temps, l’anesthésiologiste prépare la seringue. C’est alors que le patient bascule et chute sur le sol, l’infirmière s’étant éloignée « juste le temps de vérifier la table de cystoscopie » sur laquelle le patient allait être installé. Résultat : le malade quitte le bloc opératoire pour les urgences. Le scanner montre une fracture de la 2e vertèbre cervicale. Le patient a dû porter une minerve pendant six semaines.
Les auteurs rapportent également le cas d’une femme de 50 ans souffrant d’obésité morbide et devant se faire opérer de l’épaule gauche. L’anesthésie régionale s’avérant insuffisante, l’anesthésiologiste décide d’opter pour une anesthésie générale. L’administration initiale de propofol se révèle non adaptée. Le médecin prépare alors une autre seringue en tournant le dos à la patiente. C’est alors qu’il entend un bruit sourd. Quand il se retourne, la patiente est allongée au sol. Aucun assistant n’a eu le temps de réagir. La patiente présente une blessure à la tête. Elle se plaint rapidement de nausées, de fourmillements et engourdissements dans les jambes, de problèmes de champ visuel, autant de symptômes attestés par plusieurs médecins. Elle souffrira par la suite d’une atteinte du nerf facial. Elle se verra accorder 187 500 dollars pour le préjudice subi.
Un accident peut également survenir au dernier moment au bloc opératoire, comme le montre le cas d’un homme de 68 ans venant de subir une ablation du côlon sous anesthésie générale. Au moment où on le soulève de la table d’opération pour l’installer sur le brancard, celui-ci se déplace et le patient se retrouve par terre. Les roues du brancard n’étaient pas bloquées !
Parmi les 21 chutes recensées depuis l’année 2000 par les auteurs, 10 ont donné lieu à des indemnités financières au plaignant pour un montant se situant entre 18 000 et 925 000 dollars (49 000 dollars dans la moitié des cas).
Des patients plus grands, plus gros
Les auteurs font remarquer que les dimensions d’une table d’opération n’ont que peu changé depuis la fin du XIXe siècle, ce qui n’est pas à l’évidence le cas des patients. En effet, l’Américain moyen mesure 7,5 cm de plus qu’à l’époque. Aux États-Unis, la taille moyenne est aujourd’hui de 1,78 m pour un homme et de 1,62 m pour une femme. Surtout, le taux d’obésité est de 40,4 % chez les femmes et de 35 % chez les hommes. Parmi les adultes, 8 % souffrent d’obésité morbide, définie par un indice de masse corporelle égal ou supérieur à 40. Pour autant, « la largeur des tables d’opération n’a pas été adaptée au fil des années à l’augmentation de la taille et du poids de nos patients », soulignent les auteurs. « Clairement, ajoutent-ils, nos patients actuels sont plus gros, plus grands, plus lourds et plus larges » qu’auparavant. Et de se demander combien de dégringolades ne sont sans doute pas comptabilisées pour chaque chute documentée et faisant l’objet d’un dépôt de plainte.
C’est curieux mais j’ai l’impression que ceux d’entre vous qui devront se faire prochainement opérer insisteront lourdement auprès de l’anesthésiste et du chirurgien pour être bien attachés sur la table d’opération.
– En complément :
- Prielipp RC, Weinkauf JL, Esser TM, Thomas BJ, Warner MA. Falls From the O.R. or Procedure Table. Anesth Analg. 2017 Jun 8. doi : 10.1213/ANE.0000000000002125
- McAllister RK, Booth RT, Bittenbinder TM. Two loose screws : near-miss fall of a morbidly obese patient after an operating room table failure. J Clin Anesth. 2016 Sep ;33:47-50. doi : 10.1016/j.jclinane.2016.01.016
- Booth RT, McAllister RK, Bittenbinder TM. Table tipping and a near-miss fall after unlocking a surgical table holding a morbidly obese patient. Proc (Bayl Univ Med Cent). 2016 Apr ;29(2):145-6.
- Toussaint RJ, Abousayed MM, Kwon JY. Preventing falls in the operating room : a technique tip for safely tilting the operating table. Foot Ankle Spec. 2013 Oct ;6(5):372-5. doi : 10.1177/1938640013496844
- Dauber MH, Roth S. Operating table failure : another hazard of spine surgery. Anesth Analg. 2009 Mar ;108(3):904-5. doi : 10.1213/ane.0b013e318195b7a9. PMID : 19224801
- Halfon P, Eggli Y, Van Melle G, Vagnair A. Risk of falls for hospitalized patients : a predictive model based on routinely available data. J Clin Epidemiol. 2001 Dec ;54(12):1258-66. PMID : 11750195
§§§
Chute au bloc opératoire : tous responsables !

Auteur : Alix LEFEVRE, Juriste MACSF / MAJ : 16/03/2017
(source : MACSF)
La collaboration entre un chirurgien, un anesthésiste et un infirmier est essentielle pour la sécurité d’un patient au bloc opératoire. L’obligation de surveillance d’un patient endormi est donc propre à chaque professionnel de santé, indépendamment de sa qualité.
Il en va de même pour l’obligation d’information qui incombe à chaque praticien.
– Chute au bloc opératoire d’un patient sous anesthésie générale
Un patient sous anesthésie générale chute de la table d’intervention au cours d’un examen invasif. Il ne sera informé que tardivement de cet incident à l’origine d’un pneumothorax.
La victime sollicite la mise en cause du chirurgien, de l’anesthésiste et de la clinique du fait de son personnel infirmier salarié.
Une condamnation solidaire de ces derniers est prononcée.
En effet, les magistrats reprochent un défaut de surveillance du patient sédaté. Le comportement des professionnels, jugé individualiste par les magistrats, se doit donc d’être sanctionné dès qu’il porte atteinte à la sécurité du patient.
De plus, les magistrats font état d’un défaut d’information puisque les professionnels de santé n’ont pas, immédiatement et délibérément, informé le patient de la survenue de cet incident.
– Une absence de collaboration à l’origine d’une faille dans la surveillance du patient
Le chirurgien, l’anesthésiste et l’infirmier disposent de compétences propres qu’ils mettent en œuvre au bloc opératoire dans le seul intérêt du patient.
Dès lors, chacun est responsable de son propre fait.
En l’espèce, les magistrats sanctionnent l’ensemble des professionnels de santé présents au bloc opératoire.
En effet, ces derniers se sont cantonnés à leur tâches respectives, tels des automates, omettant de surveiller le patient sédaté, réduit le temps d’une intervention à une chose inerte.
La chute d’un patient de la table d’opération ne s’analyse donc pas comme un manquement imputable au seul médecin anesthésiste du fait de ses compétences spécifiques.
Sur ce point, le chirurgien est également tenu à « une obligation générale de surveillance de tout ce qui concourt à la réalisation de l’acte chirurgical » (D. 1985, p. 256, cité par la Rapport de la Cour de cassation, 2007, p. 245).
Considéré comme le chef d’une équipe médicale, puisqu’il est le seul professionnel à passer un contrat avec le patient, il appartient au chirurgien de s’assurer que son patient n’est pas exposé à un risque d’accident au cours d’une intervention.
En l’espèce, le chirurgien n’est responsable que de son propre fait et n’endosse pas la responsabilité du fait du personnel salarié (infirmier) en tant que commettant occasionnel, comme cela fut le cas pendant de longues années.
Les magistrats s’alignent avec un arrêt de la première chambre civile de la Cour de cassation du 10 décembre 2014 (n°13-21.607) qui dispose que seule la clinique est responsable du fait de son personnel salarié, de part son contrat, alors que l’activité en cause relève du contrôle médical.
La responsabilité du chirurgien et de la clinique est donc engagée au même titre que celle de l’anesthésiste puisqu’ils ont chacun concouru, de par leur absence de collaboration, à la réalisation du dommage.
Les magistrats ont également sanctionné l’ensemble des protagonistes, à parts égales, en raison d’une omission délibérée de ne pas avoir informé le patient de la survenue de sa chute.
– Un défaut d’information sanctionné
Au regard de l’article L.1142-4 du code de la santé publique, il appartient à chaque professionnel de santé d’informer son patient sur les circonstances et causes du dommage subi.
En l’espèce, le chirurgien, l’anesthésiste et l’infirmier ont fait le choix délibéré de ne pas informer immédiatement le patient de la survenue de sa chute.
Dès lors, les douleurs postopératoires présentées par le patient, et localisées au thorax, ont été analysées par ce dernier comme ayant une origine cardiaque puisqu’il présentait de tels antécédents.
Ce comportement, dénué de « courage » et de « conscience professionnelle » selon les magistrats, ne peut rester impuni dès lors qu’il a généré une angoisse inutile.
Cette omission volontaire s’analyse comme un préjudice moral autonome justifiant une réparation au titre de souffrances endurées. Sur ce point, les magistrats s’alignent avec l’arrêt de la première chambre civile de la Cour de cassation du 3 juin 2010 (n°09-13.591) qui considère que le défaut d’information est un préjudice autonome, qui doit faire l’objet d’une indemnisation indépendamment de toute perte de chance.
– Pour conclure
Il incombe donc à chaque professionnel de santé présent au bloc opératoire, et peu importe sa qualification, de surveiller le patient mais aussi de s’assurer de sa bonne prise en charge par ses collaborateurs.
Cette obligation réciproque et générale de surveillance a pour objectif de renforcer la sécurité du patient au bloc opératoire et de replacer ce dernier au cœur de l’acte de soin pour ainsi humaniser les blocs opératoires.
Mieux vaut se faire opérer le jour que la nuit
Publié le 18/03/2019
Vieille interrogation que celle du moment le moins inopportun pour opérer… ou se faire opérer ! Incontestablement, nous avons tous vécu des histoires de chasse qui vont dans le sens du bon sens populaire : mieux vaut faire ou faire subir certaines choses, lorsque tout le monde est sur le pont, bien reposé, bien réveillé, bien nourri et d’excellente humeur…
Qu’en est-il exactement, alors que l’on sait que ce sont surtout des actes de chirurgie urgente qui sont pratiqués en dehors des heures ouvrables ?
LAS VEGAS never sleeps
L’objectif de cette analyse post hoc d’une vaste étude de cohorte était d’évaluer l’association entre les chirurgies pratiquées de jour et de nuit et la survenue d’évènements indésirables peropératoires (EI) et de complications pulmonaires postopératoires, à partir de LAS VEGAS (Local Assessment of Ventilatory Management During General Anesthesia for Surgery), une étude prospective internationale ayant duré une semaine qui avait recruté des patients adultes sous anesthésie générale et ventilation mécanique dans 146 hôpitaux de 29 pays.
Les interventions chirurgicales avaient été définies comme se produisant pendant la " journée " lorsque l’induction de l’anesthésie avait été réalisée entre 8 h et 19 h 59, et pendant la " nuit " pour des inductions entre 20 h et 7 h 59 du matin.
Parmi les 9 861 patients inclus, 555 (5,6 %) avaient bénéficié d’une chirurgie de nuit, avec chez eux, une proportion de patients ayant développé des EI peropératoires plus élevée dans les analyses non appariées (43,6 % vs 34,1 % ; p < 0,001) et les analyses par appariement de tendance (43,7 % vs 36,8 % ; p = 0,029). Les complications pulmonaire ont également été plus fréquentes pendant la chirurgie de nuit (14 % vs 10 % ; p = 0,004) dans l’analyse de cohorte non appariée, mais pas dans une analyse par propension (13,8 % vs 11,8 % ; p = 0,39). Enfin, dans un modèle de régression multivariable, incluant les caractéristiques des patients et les types de chirurgie et d’anesthésie, la chirurgie de nuit a été indépendamment associée à une incidence plus élevée d’EI peropératoires (rapport de cotes : 1,44 ; intervalle de confiance à 95 % IC à 95 % : 1,09-1,90 ; p = 0,01), mais pas à une incidence plus élevée de complications pulmonaires (rapport de cotes : 1,32 ; IC à 95 % : 0,89-1,90 ; P=0,15).
Des différences (malheureusement) pas seulement expliquées par les caractéristiques des patients
Cette étude post-hoc, c’est à dire qui n’avait guère été conçue dans le but d’étudier les différences de fréquence de survenue de complications entre le jour et la nuit, fournit néanmoins des preuves que la chirurgie de nuit est associée à des événements indésirables peropératoires, et de faibles preuves concernant les complications pulmonaires postopératoires.
Rassurez-vous en partie, car les différences dans les caractéristiques cliniques des patients, dans les types de chirurgie et dans la prise en charge peropératoire de nuit expliquent en partie l’incidence plus élevée des complications pulmonaires postopératoires. Inquiétez-vous, car ces différences n’expliquent pas l’incidence plus élevée des événements indésirables. En effet, après ajustement, le risque important de survenue d’effets indésirables peropératoires demeure.
Dr Bernard-Alex Gaüzère
RÉFÉRENCE
Cortegiani A et LAS VEGAS Investigators, the PROVE Network, and the Clinical Trial Network of the European Society of Anaesthesiology : Association between night-time surgery and occurrence of intraoperative adverse events and postoperative pulmonary complications. Br J Anaesth., 2019 ;122 : 361-369.
Source : jim.fr
— -
Arnaud BASSEZ
IADE/enseignant CESU
Administrateur